Деформация грудной клетки у ребенка
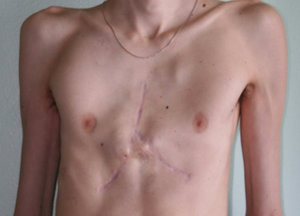 Искривления груди являются относительно редким дефектом — он встречается у двух детей из ста. Чаще всего диагноз ставится вскоре после рождения или в грудном возрасте. Особо выраженную патологию способны заподозрить даже родители. Опасность искривления грудной клетки у ребенка заключается в нарушении функций дыхательной и сердечной систем, а также психоэмоциональных нарушениях из-за выраженного дефекта во внешности.
Искривления груди являются относительно редким дефектом — он встречается у двух детей из ста. Чаще всего диагноз ставится вскоре после рождения или в грудном возрасте. Особо выраженную патологию способны заподозрить даже родители. Опасность искривления грудной клетки у ребенка заключается в нарушении функций дыхательной и сердечной систем, а также психоэмоциональных нарушениях из-за выраженного дефекта во внешности.
Краткая характеристика и классификация
Данное отклонение в строении груди может быть врожденной (диагностируется у 1-2% малышей) или приобретенной патологией (отмечается у 14% совершеннолетних и взрослых), характеризующейся изменениями строения, объема и пропорций грудной клетки. Они негативно влияют на расположение, состояние и работу многих органов и систем.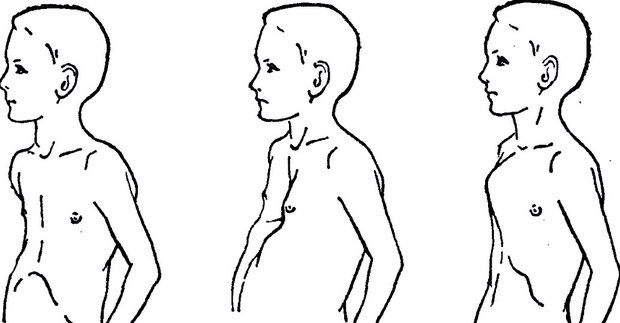
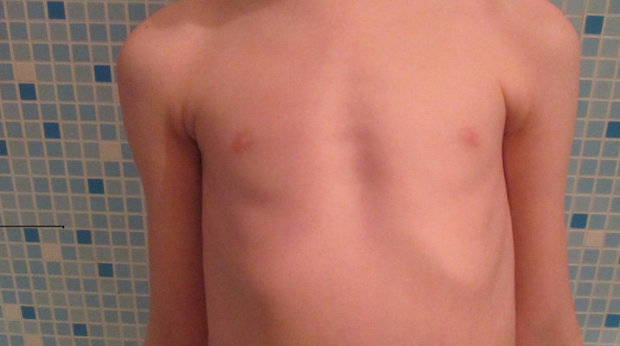
- Воронкообразный. Визуально выглядит как вдавленная или впалая грудь, поэтому ее часто называют «грудью сапожника». Единственным эффективным методом лечения воронкообразной деформации грудной клетки у детей является хирургическое вмешательство, поскольку болезнь имеет свойство прогрессировать в подростковом возрасте.
- Килевидный («куриная грудь»). К причинам патологии относятся рахит, некоторые пороки сердца, астма. В 20% случаев килеобразное искривление диагностируется вместе со сколиозом, с возрастом дефект становится намного более выраженным. Обнаружить данную патологию можно в раннем возрасте — в 3-4 года.
- Плоская грудь. При этой патологии отмечается уменьшение объема грудной клетки, для ребенка характерно астеничное телосложение: высокий рост, низкая масса тела и длинные конечности. При данном дефекте ребенок более подвержен простудам.
 При первом виде патологии есть несколько степеней тяжести:
При первом виде патологии есть несколько степеней тяжести:
- легкая степень — впадина до 2 см;
- средняя степень — впадина от 2 до 4 см;
- тяжелая степень — впадина до 6 см.
- Выгнутая грудь (синдром Куррарино-Сильвермана). Крайне редкая патология.
- Синдром Поланда.
- Расщелина грудины.

Почему возникает
Существует две основные версии возникновения:
- Генетическая предрасположенность. Если заболевание встречается у дальних и ближних родственников, то с большой вероятностью проявится и у ребенка.
- Негативное влияние внешних и внутренних факторов на женщину и плод во время первого триместра беременности, когда происходит закладка и формирование костных и хрящевых тканей грудной клетки. Среди негативных воздействий отмечается употребление спиртного, инфекционные заболевания, сильные психоэмоциональные потрясения.
- сколиоз;
- хронические заболевания дыхательной системы;
- рахит;
- кифоз;
- туберкулез костей;
- синдромы Дауна или Тернера;
- тяжелые травмы грудной клетки.

Как проявляется
Чаще всего родители могут заподозрить о наличии дефекта по визуальным признакам: грудная клетка становится непропорциональной, впалой или вогнутой, выпирающей наподобие киля корабля. При этом происходит искривление позвоночника. Искривление груди также сопровождается другими симптомами:
- парадоксальное дыхание, при котором ребра западают в момент вдоха, что приводит к дыхательной недостаточности;
- ограничение двигательной активности;
- отставание в развитии;
- одышка, вегетативные недуги;
- быстрая утомляемость при физических нагрузках;
- слабость;
- частые респираторные заболевания.

К какому врачу следует обратиться
Искривление груди требует участия многих специалистов, которые не только устранят патологию, но и при необходимости нормализуют психологическое состояние ребенка. При обнаружении патологии может потребоваться помощь таких врачей:
- торакальных хирургов, в компетенции которых находятся органы грудной клетки;
- ортопедов, если патология влияет на работу конечностей и позвоночника;
- травматологов;
- кардиологов, если искривление нарушает работу сердца;
- пульмонологов, если искривление нарушает работу органов дыхания;
- генетиков;
- детских психологов, если искривление повлияло на эмоциональное состояние ребенка.
Как проходит диагностика
Как правило, диагностика искривления груди не вызывает сложностей. Для постановки диагноза применяются физикальные и функциональные методы, реже инструментальные и лабораторные исследования. Изначально врач-педиатр проводит осмотр ребенка для выявления:
- размера, формы грудной клетки;
- степени искривления;
- шумов и других нарушений работы сердца;
- нарушений дыхания и работы легких.
 ЭКГ и спирография применяются для установления функциональных нарушений в работе сердца. Также эти методы информативны для оценки эффективности после лечения. Среди инструментальных методов применяют такие:
ЭКГ и спирография применяются для установления функциональных нарушений в работе сердца. Также эти методы информативны для оценки эффективности после лечения. Среди инструментальных методов применяют такие:
- Точную форму и степень искривления можно установить при помощи рентгена. Его делают в двух проекциях: спереди и сбоку.
- КТ позволяет обнаружить сдавливание легких, смещение сердца.
- МРТ делают редко. Исследование дает обширное представление о состоянии костных и мягких тканей.
Основы эффективного лечения
Если патология врожденная, она является самостоятельным диагнозом, однако в случае приобретенного искривления нужно приложить все усилия для борьбы с основной патологией, которая и привела к деформации груди. Более успешно лечение проходит у детей, так как их костная и хрящевая ткань более податливая и гибкая. Поэтому, если патология замечена на начальной стадии и выражена незначительно, есть смысл попробовать устранить ее традиционными методами.
Консервативные методы
Консервативные методы лечения применяются в следующих случаях:
- Если деформация доставляет исключительно (!) эстетический дискомфорт и не влияет на работу и расположение внутренних органов.
- После проведения операции для устранения остаточных явлений деформации.
- Для нормализации и поддержания работы легких, сердца, опорно-двигательного аппарата.
- Лечебная физкультура. ЛФК при деформации грудной клетки у детей эффективна в случае слабовыраженной патологии, а также как вспомогательный метод. Применяются ходьба, наклоны туловища, сгибания и разгибания конечностей и корпуса, выпады, «велосипед». Также эффективна растяжка. Упражнения можно делать с инвентарем, например, гимнастической палкой, обручем, утяжелителями и т. д. Лечебная физкультура помогает укрепить мышцы, поддерживать осанку, восстановить гибкость и подвижность двигательного аппарата.
- Прием витамина Д и кальцийсодержащих продуктов. Они помогут укрепить опорно-двигательный аппарат.
- Ношение специального корсета — ортеза. Он должен фиксировать грудную клетку в правильном положении, при этом процесс доставляет человеку определенный дискомфорт. Носить его необходимо строго определенное время, которое определяет врач. Эффективней сочетать ношение ортеза с гимнастикой и дыхательными упражнениями, однако данный метод может помочь, только если искривление крайне мало выражено.

- Введение инъекций «Macrolane». Данный гель также используется для формирования груди, ягодиц и т. д. В основе геля — гипоаллергенная гиалуроновая кислота, потому вещество абсолютно безопасно. Такой метод подходит для устранения остаточной кривизны, но он мало популярен на нашей территории.
- Занятия спортом. Особо эффективными видами спорта, которые имеют минимум противопоказаний, считаются плавание и гребля. Также ребенку с искривлением груди полезно заниматься с гантелями, подтягиваться, отжиматься.
- Массаж. Малышам до 1,5 года показан общий массаж при деформации, у детей постарше проводят массаж грудной клетки. Среди основных техник: поглаживания, растирания, «пальцевой душ».
- Дыхательная гимнастика. Тренировка дыхания поддержит работу легких и сердца. Однако, прежде чем приступать к выполнению, исключите наличие противопоказаний. Самые распространенные упражнения включают задержку дыхания, тренировку верхнего дыхания (грудным отделом), упражнения на расширение грудной клетки.
- Установка вакуумного колокола. Метод заключается в установке на месте деформации специального приспособления, которое должно создавать вакуум и как бы «вытягивать» впалую грудную клетку. Однако способ может показать эффективность лишь при мягких деформациях.
 Однако чаще всего детям и взрослым с диагнозом «деформация грудной клетки» показано оперативное лечение.
Однако чаще всего детям и взрослым с диагнозом «деформация грудной клетки» показано оперативное лечение.
Хирургическая коррекция
Показаниями для хирургической коррекции считаются такие критерии:
- Искривление негативно влияет на работу внутренних органов, приводит к их смещению, является причиной утрудненного дыхания и сердцебиения.
- Искривление доставляет человеку настолько сильный психологический дискомфорт, что мешает нормально взаимодействовать в социуме.
- Искривление значительно влияет на позвоночник и осанку. Это опасно образованием грыж, защемлением и воспалением нервов, выраженным болевым синдромом, протрузией.
- С применением имплантов.
- С применением внутренних/наружных фиксаторов.
- Переворот грудины на 180°.
- Операции без применения фиксаторов.
 После некоторых видов операций (стернохондропластика) пациентам необходимо около месяца соблюдать строгий постельный режим, в других случаях уже через неделю можно начинать гимнастику и массаж для ускорения реабилитации. Касательно наилучшего возраста для проведения вмешательства мнения расходятся — одни специалисты считают, что наиболее эффективно вмешательство в возрасте 3-5 лет, другие же рекомендуют проводить операцию в 12-16 лет. Поэтому для исключения сомнения необходимо посоветоваться с квалифицированным специалистом, а лучше несколькими.
После некоторых видов операций (стернохондропластика) пациентам необходимо около месяца соблюдать строгий постельный режим, в других случаях уже через неделю можно начинать гимнастику и массаж для ускорения реабилитации. Касательно наилучшего возраста для проведения вмешательства мнения расходятся — одни специалисты считают, что наиболее эффективно вмешательство в возрасте 3-5 лет, другие же рекомендуют проводить операцию в 12-16 лет. Поэтому для исключения сомнения необходимо посоветоваться с квалифицированным специалистом, а лучше несколькими.
Возможные осложнения
Развитие осложнения и рецидивов после проведения хирургической коррекции зависит от многих факторов — возраста пациента, вида операции, степени тяжести деформации, наличия первоначального или сопутствующих заболеваний. Чаще всего случается рецидив — повторное формирование дефекта, и чем сложнее изначальная патология, тем выше шансы возникновения рецидива после операции. В первые часы после операции организм прооперированного пациента адаптируется к новым условиям. В это время возможна дыхательная недостаточность. Ее причинами являются жидкость и воздух в плевральной полости, слизь и мокрота в дыхательных путях, западение языка. Для облегчения состояния и устранения нехватки воздуха пациенту после операции показаны кислородные ингаляции и смеси. Среди прочих осложнения, помимо рецидива, возможны такие:
В первые часы после операции организм прооперированного пациента адаптируется к новым условиям. В это время возможна дыхательная недостаточность. Ее причинами являются жидкость и воздух в плевральной полости, слизь и мокрота в дыхательных путях, западение языка. Для облегчения состояния и устранения нехватки воздуха пациенту после операции показаны кислородные ингаляции и смеси. Среди прочих осложнения, помимо рецидива, возможны такие:
- аллергическая реакция на импланты, фиксаторы и металлические пластины;
- перекручивание пластины, если операция проводилась без фиксаторов;
- воспаление перикарда;
- возникновение килевидного искривления.
Профилактические меры
Так как точные причины возникновения деформации грудной клетки у ребенка не установлены, то и методы профилактики во избежание лечения довольно субъективны.
 Большинство специалистов дают следующие рекомендации:
Большинство специалистов дают следующие рекомендации:
- В период беременности, особенно на ранних сроках, исключить прием алкоголя и любых наркотических веществ, минимизировать стрессовые ситуации, по возможности избегать приема медикаментов. Будущим мамам во время разгара эпидемий не стоит посещать людные непроветриваемые места, чтобы не подхватить инфекцию.
- Также в период вынашивания следует грамотно составить рацион. Это же касается и малыша, когда он перестает питаться молоком матери.
- В раннем возрасте ребенок должен систематически проходить обследования с целью профилактики и раннего выявления дефекта.
- С ранних лет малышу нужно привить любовь к спорту и нагрузкам, поощрять активный образ жизни. Это благоприятно скажется на осанке и всей опорно-двигательной системе.
- Необходимо вовремя лечить все острые и хронические заболевания, особенно поражающие дыхательные пути.
- Избегать травм, ожогов.





 Наталья Блинова
Наталья Блинова