Причины появления выделений при беременности во втором триместре и что есть нормой
 Второй триместр беременности обычно характеризуется появлением выделений из влагалищных путей, которые могут быть обусловлены как естественными физиологическими изменениями в женском теле, так и существующими заболеваниями. Как правильно идентифицировать выделения, какие считаются нормой, что делать при патологических изменениях секрета и как лечиться — подробней в статье.
Второй триместр беременности обычно характеризуется появлением выделений из влагалищных путей, которые могут быть обусловлены как естественными физиологическими изменениями в женском теле, так и существующими заболеваниями. Как правильно идентифицировать выделения, какие считаются нормой, что делать при патологических изменениях секрета и как лечиться — подробней в статье.
Причины выделений при беременности
Бесцветные слизистые или водянистые выделения у беременных вырабатываются практически все 9 месяцев — это говорит о правильной работе гормональной системы.

- в 1 триместре — непосредственно зачатие (по обильным выделениям ещё до использования теста можно определить, что оплодотворение произошло успешно), образование слизистой пробки, которая предотвращает попадание в матку различных инфекций, и вырабатывание большого количества прогестерона;
- во 2 триместре — начало вырабатывания эстрогена, поддержание необходимого уровня влажности во влагалище;
- в 3 триместре — повышение проницаемости влагалищных стенок, обильное вырабатывание эстрогена, увеличение влагалищного секрета как этапа подготовки к предстоящим родам.
Какие можно считать нормой
Влагалищный секрет во время гормональной перестройки женщины является абсолютно нормальным явлением, которое демонстрирует, насколько правильно организм подготавливается к вынашиванию и рождению малыша.
 Ниже предлагается характеристика типов влагалищных выделений у беременных, которые являются нормой:
Ниже предлагается характеристика типов влагалищных выделений у беременных, которые являются нормой:
| Цвет | Консистенция | Обильность | Запах | Ощущения |
| прозрачный
белёсый светло-бежевый (результат молочницы, которая при условии отсутствия дискомфортных ощущений считается нормальным физиологическим явлением у беременных) | водянистая, однородная
более слизистые в 1 триместре, во 2 — немного водянистые; без комков, однородного оттенка слизистые, могут содержать небольшие комки | высокая
интенсивная, могут быть не регулярными обильная, не регулярная | отсутствует
отсутствует отсутствует | естественные, дискомфорта не причиняют
отсутствует зуд и жжение отсутствие дискомфорта, зуда не вызывают. |
Интенсивность нормальных влагалищных выделений способна варьироваться — это зависит от индивидуальной скорости гормональной перестройки каждой отдельной женщины.
О каких заболеваниях свидетельствуют выделения
Любое, даже незначительное отклонение от нормальной консистенции влагалищных выделений у беременной женщины, появление нехарактерного оттенка и даже лёгкого запаха во 2 триместре может говорить о возникновении заболеваний, которые становятся потенциальной угрозой для здоровья мамы и нормального развития малыша. Ниже предлагаются самые распространённые атипичные виды влагалищного секрета.

Жидкого характера
Обильные водянистые и прозрачные влагалищные выделения с густыми слизеобразными комочками могут являться результатом подтекания околоплодных вод — это очень опасная ситуация, которая говорит о надрыве плодных оболочек и их инфицировании.
Как следствие, ребенок не может развиваться в такой среде, поэтому подтекание околоплодных вод на ранних этапах беременности практически всегда вынуждает прибегнуть к её прерыванию, а на поздних этапах — введению сильных антибактериальных препаратов внутрь влагалища и кесареву сечению.
Симптомы подтекания околоплодных вод:
- внезапные обильные, водянистые выделения со слизистыми сгустками, часто впервые появляются в ночное время;
- отсутствие зуда и желания расчесать половые органы;
- отсутствие неприятного запаха;
- иногда — незначительное повышение температуры и общая слабость.
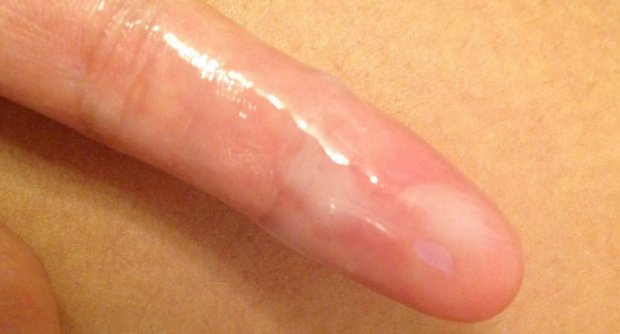
Жёлто-зелёные
Ярко-жёлтая, с весьма неприятным запахом слизь появляется в результате половой инфекции, чаще всего гонореи. Такой недуг сопровождается:
- сильными болями внизу живота;
- дизурическими расстройствами (болями и резями при мочеиспускании);
- вытеканием гнойной жидкости из влагалищных путей;
- зудом половых путей.
Секрет с преобладанием зелёного оттенка может быть результатом воспалительных процессов органов малого таза, общего нарушения микробиологического состояния влагалища либо результатом некоторых инфекций, передающихся половым путём:
- трихомониаз — очень интенсивные, зеленоватые, пенистой консистенции выделения, сопровождающиеся зудом, жжением, болевыми ощущениями в интимных органах и резким «рыбным» запахом;
- генитальный герпес — появление характерных красных язвочек на половых губах и вульве, резкий зуд, неприятный запах, жёлто-зелёные или гнойные выделения;
- чесотка — зуд и высыпания на теле, в том числе и половых органах, появление мелких гнойников на половых органах, зеленоватые или бежевые слизистые неоднородные выделения, иногда с кровью;
- хламидоз — часто протекает без ярко выраженных симптомов. В прогрессирующей форме характеризуется слизисто-гнойными выделениями — желтоватыми или жёлто-зелёного цвета, признаками общей интоксикации организма (повышение температуры, слабость) и болевыми судорогами внизу живота.
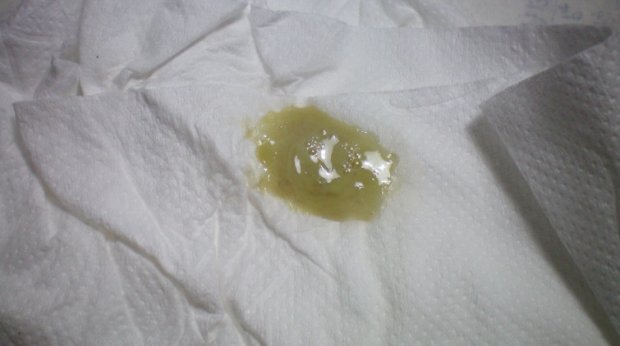 Заражение беременной женщиной половыми инфекциями чревато как минимум нарушением микрофлоры влагалища и возможностью инфицирования малыша во время родов. В худшем случае это грозит прерыванием беременности, поэтому при жёлтых или зелёных выделениях женщине необходимо в срочном порядке пройти медицинское обследование и после соответствующее лечение.
Заражение беременной женщиной половыми инфекциями чревато как минимум нарушением микрофлоры влагалища и возможностью инфицирования малыша во время родов. В худшем случае это грозит прерыванием беременности, поэтому при жёлтых или зелёных выделениях женщине необходимо в срочном порядке пройти медицинское обследование и после соответствующее лечение.
Кровянистые
Очень опасная ситуация для беременной женщины — это вытекание слизи с кровяными сгустками. Это может говорить о:
- внематочной беременности — сильные боли внизу живота, кровотечение со слизью, слабоположительный тест, сильные головокружения или обмороки;
- выкидыше — сильное кровотечение, боль в пояснице, кровь при мочеиспускании (иногда), вытекание околоплодных вод, повышение температуры или лихорадка;
- отслойке плаценты — гипертонус матки, сильные слизистые кровянистые выделения, замирание сердца у младенца, боли в области живота;
- различных травмах — могут наступить вследствие удара или сильной физической нагрузки.
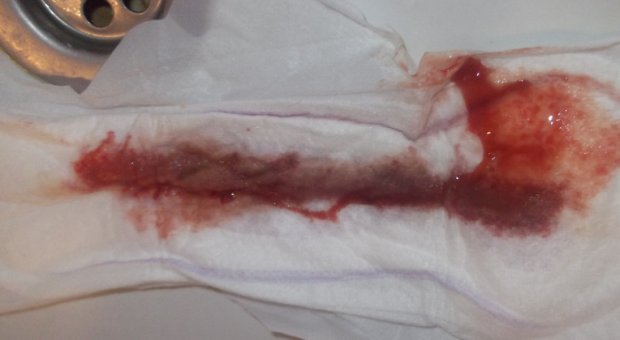 Кровянистые выделения могут происходить и без болевых судорог или спазмов, однако при их появлении даже в незначительном количестве необходимо срочно пройти обследование у врача.
Кровянистые выделения могут происходить и без болевых судорог или спазмов, однако при их появлении даже в незначительном количестве необходимо срочно пройти обследование у врача.
Розовые
Розоватые выделения из влагалища менее опасны, в сравнении с кровянистыми. Их причинами могут быть:
- микротрещины в слизистой родовых путей — как правило, болевые ощущения отсутствуют. Выделения не интенсивные, слегка окрашены в розовый цвет (иногда может появляться и кровь);
- завышенное количество эритроцитов в слизистой матки — при условии отсутствия болезненных ощущений может считаться нормой;
- травма в результате полового акта — жидкость может быть розоватой или с кровянистыми комочками;
- частичное отторжение эндометрия — при условии сохранения тонуса матки и отсутствия болей в животе может считаться нормой.
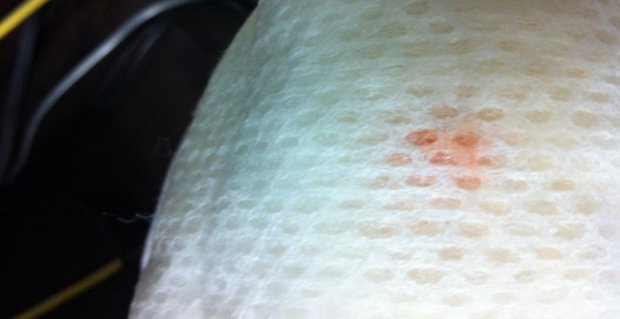 Часто бледно-розовые выделения идентифицируют как признак успешной беременности — в случае если подобная жидкость появляется на фоне задержки менструального цикла (как правило, после 9–10 недели беременности она уже не появляется).
Часто бледно-розовые выделения идентифицируют как признак успешной беременности — в случае если подобная жидкость появляется на фоне задержки менструального цикла (как правило, после 9–10 недели беременности она уже не появляется).
Коричневые
Коричневые выделения часто являются предшественниками кровянистых, а также — признаками некоторых патологий:
- внематочной беременности — коричневые и бурые плотные слизистые выделения сопровождаются сильными болями в животе, головокружением, общей слабостью, появлением кровянистой жидкости в дальнейшем;
- травмы шейки матки — сопровождается резями внизу живота, болями при мочеиспускании, яркими коричневыми выделениями (часто и с кровью);
- отслоением плаценты — из влагалища выделяется очень много слизи, от светло-розовой до коричневой, бурой и кровянистой. Сопутствуют резкие боли в животе, иногда повышается температура;
- отслоения слизистой пробки — выход пробковой части, защищающей половые пути от инфекций, всегда характеризуется появлением обильной слизистой жидкости розоватого или коричнево-бурого цвета. Болевые ощущения присутствуют, но не всегда — чаще всего они выражаются в общей слабости, снижении тонуса матки;
- других травм — коричневая слизь может появляться как от сильного физического напряжения и стресса, так и от полового акта.
 Перечисленные недуги, как и все ранее описанные, являются предпосылкой для обращения за медицинской помощью — чем скорее выявится патология, тем успешней может пройти её лечение в дальнейшем.
Перечисленные недуги, как и все ранее описанные, являются предпосылкой для обращения за медицинской помощью — чем скорее выявится патология, тем успешней может пройти её лечение в дальнейшем.
Белые
Белые и рыхлые (их называют еще «творожистые») обильные выделения свидетельствуют о молочнице — покрытии матки, влагалища и наружных половых губ дрожжеподобными бактериями. Молочнице сопутствуют такие симптомы:
- жжение гениталий и зуд;
- обильные белые (иногда с желтизной) выделения с лёгким кислым запахом;
- болевые судороги при мочеиспускании и при половом акте.
 Иногда молочница может протекать очень непродолжительный период и являться результатом реакции организма на гормональную перестройку — выше уже упоминалось, что такое состояние без сопутствующих болевых симптомов (а также зуда и жжения) может считаться нормальным. Во всех же остальных случаях лечение молочницы, как и других грибковых заболеваний половых органов, является обязательным.
Иногда молочница может протекать очень непродолжительный период и являться результатом реакции организма на гормональную перестройку — выше уже упоминалось, что такое состояние без сопутствующих болевых симптомов (а также зуда и жжения) может считаться нормальным. Во всех же остальных случаях лечение молочницы, как и других грибковых заболеваний половых органов, является обязательным.
Оранжевые
Как правило, оранжевые выделения, появляющиеся во 2 триместре, свидетельствуют о наличии в половых органах какой-либо инфекции — такая ситуация является опасной для малыша, поскольку та среда, в которой он формируется, перестаёт быть стерильной.
Влагалищный секрет, указывающий на инфекционную болезнь, всегда нетипичный — оранжевый, жёлтый или зеленоватый, а также в большинстве своём имеет очень плотную, густую текстуру. Оранжевым выделениям могут сопутствовать:
- недержание — как результат плохой работы почек (моча также окрашивается в оранжевый цвет);
- жжение и зуд, набухание половых губ;
- выделение гнойной слизи — говорит о возможном стафилококке или кишечной палочки в организме;
- изменение консистенции (от пенистой до густой) — свидетельствует о наличии половой инфекции.

Густые
Как правило, плотная и густая структура слизистой говорит о формировании слизистой пробки, защищающей матку от проникновения внешних инфекций. Такие выделения в 1 и 2 триместрах говорит о правильной подготовке организма к вынашиванию и защите плода (при условии, что они не сопровождаются специфическим запахом и болевыми ощущениями).
 Во всех остальных случаях густые выделения могут говорить о:
Во всех остальных случаях густые выделения могут говорить о:
- молочнице — если они белые, «творожистые» и с кислым запахом;
- половой инфекции — если ярких, нетипичных цветов (коричневого, оранжевого, ярко-жёлтого или зелёного);
- отслоении плаценты — если с сильной болью в животе, общим резким ухудшением состояния здоровья и появлением крови из влагалища;
- выкидыше — если выделяется много крови, появляются резкие боли в животе, отдающие в поясницу, головокружение и слабость.
Какие меры принимать при патологических выделениях?
Любые отклонения в здоровом состоянии беременной женщины во 2 триместре (особенно это касается половой сферы) не должны оставаться без внимания — необходимо обязательно провести диагностику, сдать анализы и пройти лечение.
Обязательный поход к врачу
О любого типа изменениях влагалищного секрета (особенно в 1 и 2 триместрах) необходимо сразу же информировать врача — это позволит предотвратить опасные патологии и своевременно назначить качественное лечение. В большинстве случаев понадобится дополнительно сдать анализы — от соскоба до биохимического исследования крови.
 Откладывать визит к доктору или игнорировать небольшие качественные изменения слизи ни в коем случае нельзя — от этого зависит сохранность и здоровье малыша.
Откладывать визит к доктору или игнорировать небольшие качественные изменения слизи ни в коем случае нельзя — от этого зависит сохранность и здоровье малыша.
Лечение медикаментами
На основе исследования врача и определения диагноза назначается способ лечения — в традиционной медицине при терапии различного рода половых инфекций используются как пероральные препараты, так и средства местного назначения.
Таблетки
Принцип лечения половых инфекций у беременных базируется на четырёх основных составляющих:
- Тетрациклиновые антибиотики (а также макролиды, фторхинолоны). Врач может прописать такие препараты, как «Азитрал» (противомикробный препарат, принимается 1 раз в день отдельно от приёма пищи), «Олететрин» (обладает бактериостатической активностью, принимать 2 раза в сутки за полчаса до еды), «Клеримед» (антимикробное средство широкого спектра воздействия, принимать 2 раза в сутки, не разжёвывать, запивать большим количеством воды), «Эрициклин» (устраняет грамположительные бактерии и микробы, принимать каждые 6–8 часов через 30 минут после еды).

- Имунновосстанавливающие препараты — «Виферон» (по 1 таблетке в день после еды), «Лимонтар» (дважды в день до еды, таблетку растворить в воде), «Элевит Пронаталь» (1 раз в день после еды) и др.
- Препараты, направленные на улучшение микроциркуляции в органах малого таза: «Трентал» (в таблетках) — 1 раз в день после еды; «Курантил» — 3 таблетки в день (спустя 30 минут после еды), «Парседил» — 2 раза в сутки натощак.
- Ферментативные препараты (улучшающие воздействие антибиотиков) — «Пепсин» (2 таблетки в день после еды), «Мезим» (2–3 раза в день после еды) и другие аналоги.
Лечение половых инфекций предпочтительнее проводить с помощью таблетированных форм лекарства — это удобно, позволяет рассчитать точную дозировку для беременной женщины, и средства оказывают быстрый эффект. Однако для того, чтобы добиться максимально быстрого выздоровления, используется комплексный подход — использование пероральных препаратов с лекарствами местного воздействия.
Мази и кремы
Препараты наружного воздействия позволяют устранить внешние признаки заболевания: облегчить зуд и жжение, избавить от гнойных слизистых выделений, восстановить здоровую микрофлору влагалища. К наиболее распространённым мазям и кремам, которые рекомендуют для беременных, относятся:
- «Гибитан» — применяется интравагинально, 3–4 раза в сутки;
- «Флуомизин» — успешно лечит молочницу, трихомониаз и другие инфекционные и грибковые заболевания. Интравагинально, 2 раза в сутки;
- «Макмирор» — восстанавливает микрофлору влагалища. Смазанный препаратом тампон вводят в него на 30 минут 3–4 раза в сутки;
- «Метромизол» — применяется интравагинально 1 раз в сутки.
 Некоторые мази и крема могут вызвать аллергическую реакцию у женщин с непереносимостью каких-либо активных компонентов средства, поэтому назначать такие препараты может только врач.
Некоторые мази и крема могут вызвать аллергическую реакцию у женщин с непереносимостью каких-либо активных компонентов средства, поэтому назначать такие препараты может только врач.
Свечи
Противовоспалительное, антимикробное и ранозаживляющее воздействие могут оказывать и вагинальные свечи:
- «Генферон» — лечит молочницу, хламидоз, трихомониаз и пр. Вводится 2 раза в сутки;
- «Гексикон» — 1 раз в сутки (обычно на ночь);
- «Метромикон-Нео» — 2–3 раза в сутки (дозировку устанавливает врач).
Применение народных средств при некоторых болезнях
В целом специалисты рекомендуют отказаться от народных методов лечения во 2 и 3 триместрах беременности — только качественные препараты могут устранить патологию и не навредить малышу.
 Тем не менее, при некоторых заболеваниях облегчить состояние можно и нетрадиционными средствами (при условии пользования ими как дополнительным способом, а не основным средством лечения):
Тем не менее, при некоторых заболеваниях облегчить состояние можно и нетрадиционными средствами (при условии пользования ими как дополнительным способом, а не основным средством лечения):
- Молочница — соцветия календулы и кору дуба соединить в равных пропорциях и приготовить отвар. Его необходимо развести пополам с водой и сделать раствор для ванны, добавив 1 чайную ложку соли. В такой ване (не горячей!) необходимо ежедневно сидеть по 10–15 минут.
- Трихомониаз — полстакана сухих соцветий календулы заливают растительным маслом, накрывают сверху пергаментной бумагой и настаивают в тёплом сухом месте в течение 20–25 дней. Полученное масло процеживают и используют для смазывания половых губ и влагалища.
- Хламидоз — сухую кору черёмухи, почки тополя и берёзы взять по 100 граммов, добавить 50 граммов сухих шишек хмеля. Треть этого сбора залить 0,5 литра холодной воды и оставить настаиваться на ночь. На утро полученную настойку проварить, процедить и принимать перорально трижды в день перед едой.
Профилактические рекомендации
Для того чтобы период беременности не омрачился появлением нетипичных влагалищных выделений, необходимо заранее позаботиться о здоровье половых органов и здоровой микрофлоре влагалища.
 К профилактическим мерам относятся:
К профилактическим мерам относятся:
- ношение правильного нижнего белья — никакой синтетики, а исключительно белье из хлопковой ткани;
- ежедневные гигиенические процедуры (не менее 2 раз в день) с использованием оптимальных гигиенических средств (без ароматизаторов и красителей);
- отказ от пользования гигиеническими тампонами — они способны занести инфекцию внутрь матки;
- использование ежедневных гигиенических прокладок без запахов, отдушек и каких-либо красителей;
- отказ от тяжёлой физической работы, также избегание поднятия тяжестей, переутомления;
- регулярное посещение гинеколога и сдача необходимых анализов.
Влагалищные выделения, которые часто появляются именно во 2 триместре беременности, могут являться как естественным откликом организма на происходящие внутренние изменения, так и свидетельством некоторых инфекций или патологий.
Внимательное отношение к своему здоровью и, в частности, к изменениям в качестве и количестве выделений помогут своевременно обнаружить и устранить недуг, а соблюдение мер профилактики позволит поддерживать здоровую микрофлору влагалища и обеспечить тем самым малышу комфортное и правильное развитие в утробе матери.






 Наталья Блинова
Наталья Блинова