Причины появления и методы лечения гемолитической болезни новорожденных
 Иной раз природа подкидывает такие задачи, что только диву даёшься. Мутирующие вирусы, приспосабливающиеся к вакцинам, живучие бактерии, которых не убьёшь ни холодом, ни жарой, наконец, удивительные процессы, происходящие в нашем организме каждую секунду. Но бывают и задачи на выживание, от самой сути которых становится не по себе. Например, болезнь новорождённого, связанная с отторжением ребёнка организмом матери. Если вы ещё не слышали о подобном, тогда эта статья для вас.
Иной раз природа подкидывает такие задачи, что только диву даёшься. Мутирующие вирусы, приспосабливающиеся к вакцинам, живучие бактерии, которых не убьёшь ни холодом, ни жарой, наконец, удивительные процессы, происходящие в нашем организме каждую секунду. Но бывают и задачи на выживание, от самой сути которых становится не по себе. Например, болезнь новорождённого, связанная с отторжением ребёнка организмом матери. Если вы ещё не слышали о подобном, тогда эта статья для вас.
Характеристика и описание
Гемолитическая болезнь новорождённых (ГБН) — явление редкое, но опасное, поскольку смертность детей с таким недугом составляет около 2,5%. Это результат конфликтного состояния, в которое могут входить иммунные системы матери и ребёнка.
Чаще всего это печально известный и наиболее распространённый конфликт резус-факторов, но не только.
Развивается заболевание как в первые дни после родов, так и внутриутробно. Возникает оно на фоне того, что антигены, находящиеся на эритроцитах плода, воспринимаются организмом женщины как враждебные объекты.
В крови матери начинают вырабатываться антитела к «опасному» белку, при соединении антител и антигенов формируются иммунные комплексы. Грубо говоря, организм отторгает зародыш как некое заболевание. Ниже мы рассмотрим причины возникновения такой несовместимости более подробно.

Формы и виды ГБН
В зависимости от причин развития иммунного конфликта матери и ребёнка, а также по формам проявления и тяжести течения, выделяют следующие группы заболевания.
По этиологии
По причинам возникновения различают такие типы ГБН у новорождённых:
- AB0-несовместимость. Означает, что у матери — первая, а у ребёнка — другая группа крови, любая из оставшихся трёх. Возникает уже с первой беременностью.
- Резус-конфликт. Чаще всего на его фоне ГБН формируется у тех детей, которые родились не от первой беременности. Происходит конфликт матери с отрицательным резусом и резус-положительного ребёнка. В разделе о причинах, провоцирующих гемолитическую болезнь, данное обстоятельство рассмотрено подробнее.
Клинико-морфологические формы
- Замершая беременность (смерть плода ещё внутри утробы).
- Отёчность внутренних органов плода.
- Анемическая форма (низкий уровень гемоглобина).
- Желтуха (слишком высокая концентрация билирубина).

По степени тяжести
- Лёгкая. Гемоглобин выше отметки в 140 г/л, в крови из пуповины билирубина меньше, чем 60 мкмоль/л. Болезнь развивается умеренными темпами, не требуется принятия критических мер. Лечение исключительно медикаментозное.
- Средней тяжести. В первые часы жизни (от 5 до 11) у новорождённых проявляется гемолитическая желтуха. Гемоглобина в крови менее 140 г/л. Возникает необходимость в переливании.
- Тяжёлая. Ребёнок рождается уже с желтухой, что означает, что уровень билирубина в организме критический и происходит сильное отравление, в частности, интоксикация мозга.
В пуповинной крови билирубина можно обнаружить в концентрации свыше 85 мкмоль/л. Гемоглобин падает за отметку в 100 г/л, у ребёнка диагностируется анемия. Работа сердца нарушена, дыхание сбивается. Необходимо два и более переливания крови для её полной замены.
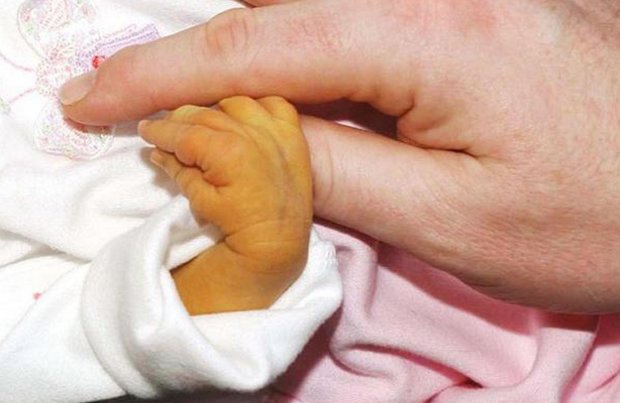
Причины гемолитической болезни
Существует несколько возможных обстоятельств, при которых организм беременной начинает отторгать ребёнка.
Первое заключается в том, что у женщины резус-фактор отрицательный, а у плода — положительный. Антиген, расположенный на эритроцитах плода и отвечающий за резус-фактор, воспринимается женским организмом как угроза.
Суть процесса сводится к тому, что и обычно входит в борьбу организма с любым вирусом. Во время первых родов в кровь матери, имеющей отрицательный резус, попадают антигены резус-положительного плода.
Впоследствии к ним вырабатываются антитела. Вынашивая второго резус-положительного ребёнка, женщина и не подозревает, что в её организме с самого начала заложен механизм борьбы с ним.
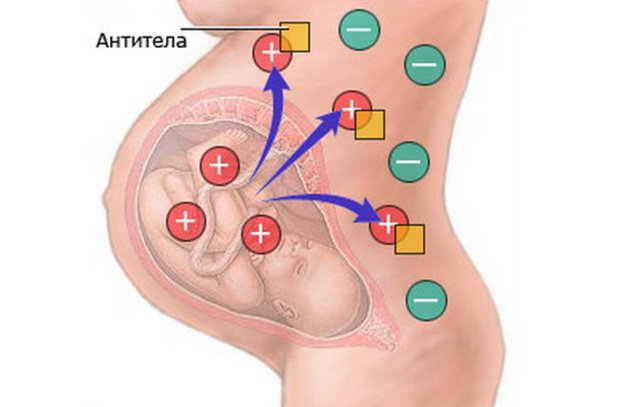 Через плаценту в кровь плода попадают те самые антитела, которые теперь разрушают эритроциты ребёнка.
Через плаценту в кровь плода попадают те самые антитела, которые теперь разрушают эритроциты ребёнка.
Второе обстоятельство: когда у мамы I группа крови, а у ребёнка II, III или IV. Каждая группа имеет отличие от другой по типу белка, находящегося на эритроцитах.
Такой белок полностью отсутствует только у I группы крови. Поэтому для неё каждый посторонний белок является чужим, и организм воспринимает его, как и любую опасность — отторжением.
Последний фактор, приводящий к гемолитической болезни плода, наиболее сложный в плане диагностики. У женщины и положительный резус, и группа крови не первая, а всё-таки несовместимость с ребёнком присутствует.
Обычно это выясняется путём сбора анализов или на ультразвуковом исследовании. Пути развития данного иммунного конфликта ещё не изучены, но лечение и профилактика предусмотрены такие же, как и во всех подобных случаях.

Диагностика
Акушер-гинеколог собирает тщательный анамнез беременной женщины, чтобы выявить, есть ли риск формирования ГБН.
Сюда входит информация о возможных переливаниях крови, пересадке органов, данные о том, сколько было беременностей, и была ли диагностирована гемолитическая болезнь у других детей. Также врач внимательно наблюдает за текущим состоянием будущей мамы.
Необходимо следить за активностью антител на протяжении всей беременности. Для этого используется определение титра (сыворотка крови разводится до предела и затем с помощью серологической реакции выявляется активность антител).
Проводят такие мероприятия несколько раз: сразу же при постановке на учёт, в 20 недель, а затем так часто, как того потребуют результаты анализа.
При активном росте титра обследования назначаются каждую неделю, поскольку отсутствие контроля может привести к тяжёлым последствиям для малыша.
 Если титр антител достаточно высокий, то на 28 неделе исследуют и плотность околоплодных вод, и содержание в них глюкозы и белка. Обязательно проводятся ультразвуковые исследования для выявления отёчностей у плода и других патологий, свидетельствующих о развитии болезни.
Если титр антител достаточно высокий, то на 28 неделе исследуют и плотность околоплодных вод, и содержание в них глюкозы и белка. Обязательно проводятся ультразвуковые исследования для выявления отёчностей у плода и других патологий, свидетельствующих о развитии болезни.
Если гемолитическая болезнь проявилась ещё внутриутробно или есть признаки её развития у новорождённых, то сразу после родов осуществляется полный контроль состояния малышей, находящихся в группе риска. Оцениваются клинические проявления, определяются группа крови и резус-фактор.
По уровню билирубина и гемоглобина в крови врачи определяют степень тяжести болезни, следят за динамикой повышения уровня билирубина, чтобы успеть принять экстренные меры. Далее следуют иммунологические исследования, позволяющие назначить правильную терапию.
Как лечат ГБН
Когда диагноз ясен, прежде всего, необходимо очистить кровь малыша от тех антител, которыми его снабдил материнский организм. Для этого делают переливание крови.
Чтобы избавить организм ребёнка от токсичного для него билирубина, его кладут под специальную ультрафиолетовую лампу. Процедура эта ограничена по времени и требует тщательной проверки реакций.
Поскольку антитела некоторое время активно разрушали кровеносную систему, то количество эритроцитов необходимо увеличить. Для этого могут ввести массу эритроцитов подходящей группы крови.
Также организм новорождённого нуждается в дополнительном гемоглобине и питательных веществах. Для этого ставят капельницы с физраствором, глюкозой и витамином В.
Также с помощью капельницы вводят и детоксиксицирующие растворы. Врачи осуществляют поддержку внутренних органов, особенно если имеет место отёчная форма болезни.
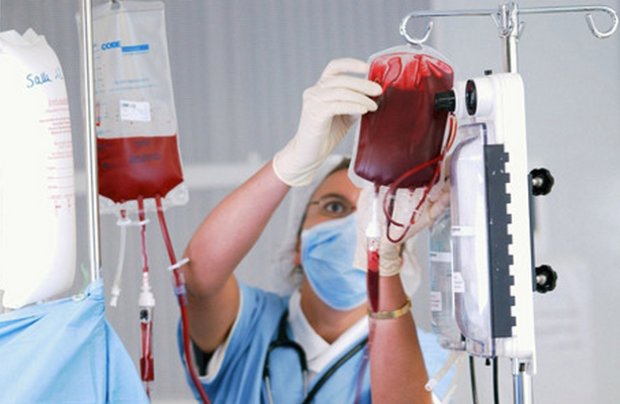 При тяжёлых формах заболевания малыш получает питательные растворы через зонд сразу в животик. Переливание крови в данной ситуации называется заменным, поскольку кровь меняется полностью на кровь той же группы.
При тяжёлых формах заболевания малыш получает питательные растворы через зонд сразу в животик. Переливание крови в данной ситуации называется заменным, поскольку кровь меняется полностью на кровь той же группы.
Если причиной ГБН стал конфликт по группе крови, то у новорождённого при переливании должны оказаться эритроциты первой группы с его резусом и плазма крови его группы. В самых тяжёлых случаях ребёнок помещается в реанимацию на аппарат искусственной вентиляции лёгких.
Возможные осложнения и последствия
Степень тяжести ГБН влияет на то, какие последствия ожидают ребёнка в дальнейшей жизни. Тяжёлая форма может вызывать серьёзные отклонения в физическом и психическом развитии, в редких случаях возможен ДЦП.
Лёгкие формы заболевания иногда оставляют о себе напоминание в виде косоглазия или плохого слуха, нарушения координации движений. Отставание в психическом развитии после лёгких форм гемолитической болезни также возможно.
Профилактические меры
Если вы слышали про ГБН и знаете, что это такое, значит, вам будет легче подготовиться к такому диагнозу. Женщины, обладающие отрицательным резус-фактором, должны всегда помнить о наличии рисков и тщательнее следить за своим состоянием во время беременности.
Врачи обязательно будут следить за динамикой прироста антител и введут специальный иммуноглобулин, когда возникнет необходимость. Обычно это третий триместр и непосредственно роды.
Любая болезнь — это тяжёлый стресс для маленького человека, но вряд ли что-то может сравниться с гемолитической болезнью. Ещё в утробе матери ребёнок подвергается тяжёлым испытаниям, в дальнейшем они скажутся на всей его жизни.
Очень важно будущим мамам, которым известен такой диагноз, не только заниматься терапией и вовремя проходить лечение, но и поддерживать своего малыша добрыми словами, красивыми сказками, музыкой.
Не отчаивайтесь, дарите своим малышам материнское тепло и надейтесь на лучшее. В конце концов, вероятность развития болезни ничтожно мала, всего 0,5%.







 Наталья Блинова
Наталья Блинова