Предлежание плаценты при беременности, стоит ли паниковать и что делать
 При беременности в организме женщины происходит невероятное количество изменений, увеличивается объем крови, происходит гормональная перестройка, все это должно находиться под контролем врача. Беременную женщину трижды в течение срока направляют на УЗИ, чтобы проверить, как развивается плод, как он расположился в матке, нет ли рисков прерывания беременности. Одним из тревожных диагнозов считается предлежание плаценты. Что это такое, насколько это явление опасно для плода и будущей мамы, и какое влияние оно может оказать на роды, рассмотрим далее.
При беременности в организме женщины происходит невероятное количество изменений, увеличивается объем крови, происходит гормональная перестройка, все это должно находиться под контролем врача. Беременную женщину трижды в течение срока направляют на УЗИ, чтобы проверить, как развивается плод, как он расположился в матке, нет ли рисков прерывания беременности. Одним из тревожных диагнозов считается предлежание плаценты. Что это такое, насколько это явление опасно для плода и будущей мамы, и какое влияние оно может оказать на роды, рассмотрим далее.
Что это такое
Плацента в переводе с латыни означает «лепешка», что, по большому счету, вполне точно описывает ее внешний вид. Она отвечает за снабжение будущего младенца кислородом и питанием, а также за выведение продуктов жизнедеятельности плода.
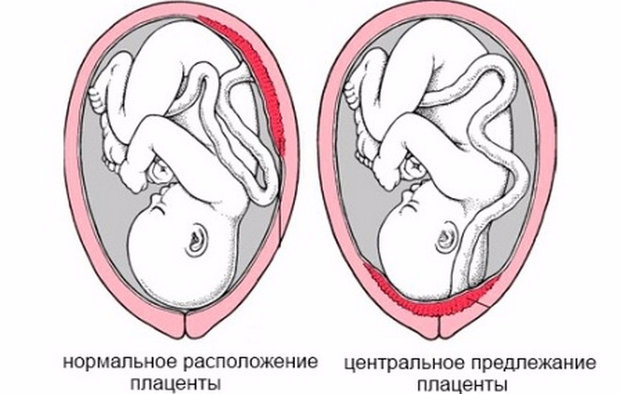
Это значит, что на этапе изгнания плода такое препятствие может помешать его прохождению через родовые пути — такой процесс называется предлежанием.
Виды предлежания
Предлежание хориона может классифицироваться по расположению внутри матки относительно плода.
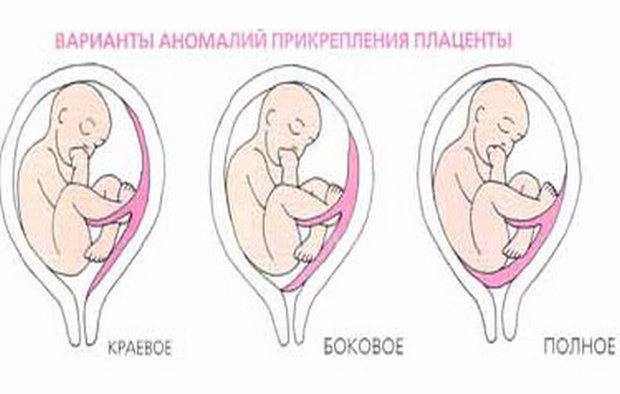
По передней стенке
Случается, что плацента прикрепляется по внешней стенке матки. Такое размещение детского места врачи обычно связывают с особенностями поверхности эндометрия.
Вообще, закрепление детского места на передней стенке принято считать вариантом нормы, но все же процесс требует врачебного контроля и осторожности.
Дело в том, в случае такого размещения плацента больше подвержена растяжению, ее стенки могут истончаться от активных шевелений плода, что повышает риск ее отслойки.
Нижнее
Нижнее предлежание предполагает, что детское место находится очень близко к маточному зеву, расстояние до него составляет менее 6 см.
В теории такое положение не представляет угрозы беременности и заканчивается в основном естественными родами, однако по мере того, как растет матка, плацента мигрирует и при низкой плацентации может либо подняться на заднюю стенку, либо опуститься ниже, чем 6 см к выходу, тогда это грозит полным или частичным предлежанием.
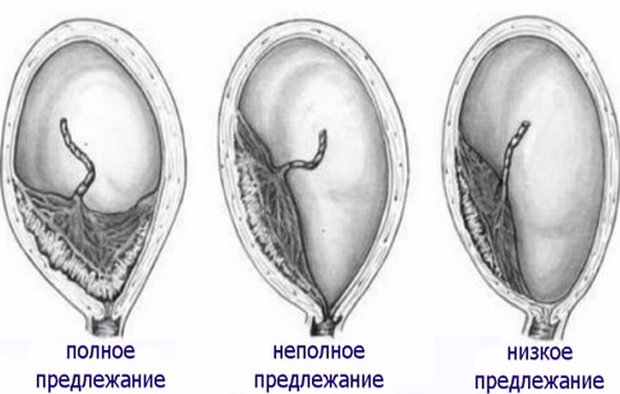
Неполное (частичное)
Неполное предлежание означает, что детское место частично закрывает выход из матки. Если перекрыто больше половины, речь идет о боковом предлежании, если меньше половины, то его называют краевым.
Частичное предлежание также не является причиной для беспокойства до 3 триместра, поскольку с развитием беременности плацента может вполне изменить свое положение и не создаст угрозу в родах.
Однако, если ситуация не меняется к концу срока, это становится опасно, поскольку повышается вероятность осложнений, в том числе перинатальной смертности.
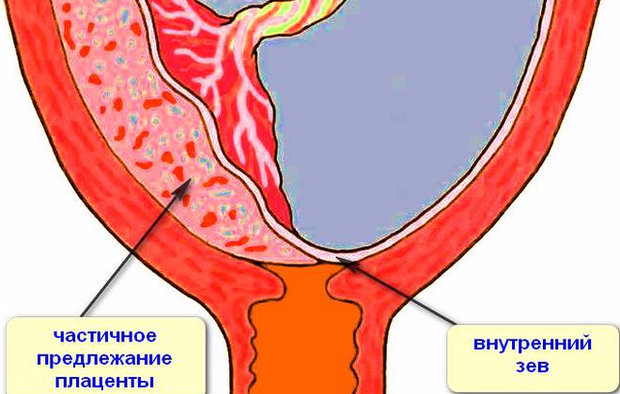 Краевое предлежание в основном наблюдается у повторнородящих женщин, в зависимости от того, по задней или передней стенке прикрепилась предлежащая плацента, оцениваются риски и прогнозы течения родов.
Краевое предлежание в основном наблюдается у повторнородящих женщин, в зависимости от того, по задней или передней стенке прикрепилась предлежащая плацента, оцениваются риски и прогнозы течения родов.
Краевое закрепление плаценты как вид патологии встречается на 55 % чаще во время второй беременности, по сравнению с первородящими.
Боковое предлежание считается подвидом неполного и имеет место быть, если 2/3 маточного зева перекрыты плацентой, но он не закрыт полностью. Риск для матери и малыша напрямую зависит того, насколько сильно плацентарная ткань закрывает выход из матки.
Боковое расположение хориона считается опаснее краевого предлежания, степень риска для матери и плода зависит от степени перекрывания внутреннего зева матки.
Полное (центральное)
Если предыдущие виды расположения хориона имеют довольно низкие риски угрозы беременности, то когда речь идет о центральном предлежании, вопрос здоровья и жизни матери и ребенка становится во главу угла, ситуация требует исключительного контроля врача.
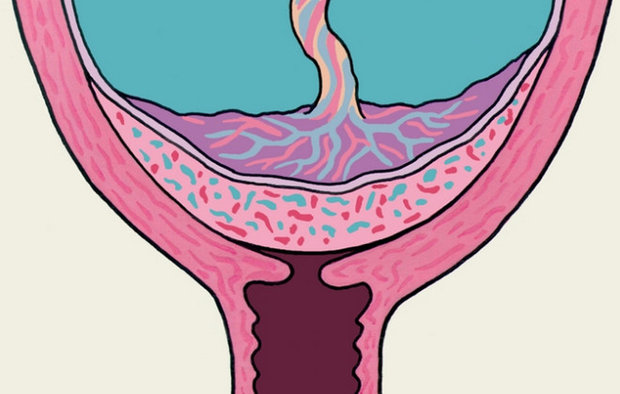 Справедливости ради нужно отметить, что данная патология встречается реже, чем другие виды, и составляет около 25 % от общего количества всех аналогичных диагнозов.
Справедливости ради нужно отметить, что данная патология встречается реже, чем другие виды, и составляет около 25 % от общего количества всех аналогичных диагнозов.
Полное предлежание — опасное состояние, при котором плацента полностью зарывает выход из матки, что грозит приращением плаценты, за чем может последовать невозможность выхода плода естественным путем и опасное для жизни кровотечение у матери.
Причины предлежания плаценты
Чем вызвано возникновение данной патологии, до сих пор остается невыясненным.
Этому способствуют аборты, предыдущие роды и другие причины:
- возрастной фактор: женщины после 35 лет в большей степени подвержены риску развития патологий плаценты, чем женщины до 30 лет;
- предлежание хориона в предыдущие беременности;
- патологические состояния эндометрия: эндометриоз, полипы;
- миомы;
- курение;
- большое количество предшествующих родов.
Как проявляются симптомы
Увы, почти все патологии хориона, в том числе предлежание, долго развиваются бессимптомно и диагностируются уже на более поздних стадиях.
С постепенным ростом матки и плода увеличивается и давление на плаценту, что является для нее испытанием на прочность в буквальном смысле.
При неправильном ее расположении возникает чрезмерное растяжение, истончение стенок, что может спровоцировать главное опасное последствие этого диагноза — отслоение плаценты.
Последствия отслойки могут быть очень плачевными для матери и ребенка, ведь в данном случае не только возникает риск гипоксии плода, но и повышается вероятность развития кровотечения у матери.
 В плане ранней отслойки плаценты особо опасна ситуация, когда она прикреплена по передней стенке матки, здесь она подлежит более интенсивному растяжению и нагрузке.
В плане ранней отслойки плаценты особо опасна ситуация, когда она прикреплена по передней стенке матки, здесь она подлежит более интенсивному растяжению и нагрузке.
Поэтому, если у женщины появились мажущие или другие кровяные выделения из влагалища, это вероятнее всего значит, что произошла отслойка детского места.
Любые кровотечения, возникающие и прекращающиеся внезапно, особенно на поздних сроках гестации (после 25 недель), чаще всего являются симптомами предлежания.
Диагностика
Постановка диагноза не вызывает трудностей, обычно оцениваются косвенные признаки и прямые симптомы, также производится сбор анамнеза, опрос женщины на предмет жалоб.
Клинические исследования включают в себя осмотр и ультразвуковую диагностику.
Гинекологический осмотр
Важное значение имеет осмотр.
- При наружном осмотре врач может оценить высоту дна матки, часто она бывает выше, чем в обычном случае на данном сроке. Это может быть вызвано тем, что из-за неправильного закрепления хориона изменилось и предлежание плода;
- Внутренний осмотр влагалища и шейки матки с помощью гинекологических зеркал, пальпация сводов влагалища. Однако этот способ неинформативен, если наружный вход шейки матки закрыт.
УЗИ
Ультразвук является основным методом установления патологий плаценты, в 95 % случаев предлежание выявляется посредством УЗИ.
Обычно сначала проводят абдоминальное УЗИ, и если оно показало наличие предлежания, то врач может назначить вагинальное исследование для того, чтобы точно установить, как закрепилась плацента относительно шейки матки.
В сомнительных случаях постановка диагноза требует проведения МРТ.
Особенности лечения
Специфического лечения этой грозной патологии не существует, оно заключается в постоянном наблюдении беременной, оценке ее состояния и оказании симптоматической терапии в случае возникновения осложнений.
- Поскольку основную опасность при предлежании плаценты представляет кровотечение и, как следствие, развитие анемии, то женщина должна регулярно сдавать анализ крови на уровень гемоглобина и свертываемость. В случае появления признаков анемии ей назначаются препараты железа.
- Если кровотечения отсутствуют, то будущая мама может проходить лечение вне стационара, соблюдать диету с повышенным содержанием железа и белка, вести спокойный образ жизни, дозировать нагрузки, избегать стрессов, следить за правильной работой кишечника, избегать запоров, ограничить половые контакты.
- При появлении любых, даже незначительных кровянистых выделений, женщина направляется в стационар до конца срока гестации, где ей показан постельный режим и покой.
- Если беременность менее 36 недель и нет сильных или постоянных кровотечений, проводится консервативное лечение стандартными методами, такими как медикаментозное снятие тонуса матки магнийсодержащими препаратами, повышение уровня гемоглобина, назначение успокоительных лекарств.
- При частичном предлежании плаценты женщину допускают в естественные роды при отсутствии кровотечения и зрелой шейке матки;
- При полном предлежании плаценты по достижении срока 36 недель, врачи оценивают степень зрелости легких плода, и если легкие созрели, проводят плановое кесарево сечение;
- При сильном кровотечении, которое угрожает жизни матери, проводится экстренное кесарево сечение независимо от срока гестации.
 После родоразрешения женщина должна находиться под строгим контролем врачей для исключения послеродовых кровотечений, которые часто могут возникать при неправильном предлежании плаценты.
После родоразрешения женщина должна находиться под строгим контролем врачей для исключения послеродовых кровотечений, которые часто могут возникать при неправильном предлежании плаценты.
В случае развития такого кровотечения применяются консервативные методы его остановки и восполнение кровопотери компонентами крови.
Меры профилактики
Поскольку природа патологии не имеет однозначной причины, меры профилактики сводятся к поддержанию здоровья будущей мамы общими способами:
- получение информации о риске и осложнениях абортов;
- своевременная диагностика и лечение воспалительных заболеваний репродуктивных органов;
- контроль уровня гормонов и состояния щитовидной железы;
- лечение заболеваний сердечно-сосудистой системы;
- контроль состояния органов кроветворения и свойств крови.
 При рассмотрении проблемы предлежания плаценты становится очевидным, что это серьезная патология, угрожающая будущей маме и ребенку, однако при современном уровне диагностики и серьезном отношении беременной к своему состоянию, возможно нормальное течение беременности и рождение здорового малыша.
При рассмотрении проблемы предлежания плаценты становится очевидным, что это серьезная патология, угрожающая будущей маме и ребенку, однако при современном уровне диагностики и серьезном отношении беременной к своему состоянию, возможно нормальное течение беременности и рождение здорового малыша.






 Наталья Блинова
Наталья Блинова