Причины, симптомы и лечение умеренной дисплазии шейки матки
 О женском здоровье говорят много. К сожалению, на его состоянии сказываются множество факторов: беременность, роды, возраст, гормональные изменения, всевозможные внешние факторы. И каждая женщина, заботясь о себе, нередко сталкивается с устрашающими (на ее взгляд) диагнозами, заставляющими опустить руки. Что же такое дисплазия шейки матки 2-й степени и каков прогноз на выздоровление, давайте разбираться.
О женском здоровье говорят много. К сожалению, на его состоянии сказываются множество факторов: беременность, роды, возраст, гормональные изменения, всевозможные внешние факторы. И каждая женщина, заботясь о себе, нередко сталкивается с устрашающими (на ее взгляд) диагнозами, заставляющими опустить руки. Что же такое дисплазия шейки матки 2-й степени и каков прогноз на выздоровление, давайте разбираться.
- Что это такое и почему это предраковое состояние
- Какие бывают виды дисплазии шейки матки?
- Причинно-следственная связь проявления умеренной дисплазии
- Факторы риска
- Симптоматика проявления
- Беременность при дисплазии второй степени
- Методы диагностики
- Лечение дисплазии и прогноз
- Помощь народной медицины при дисплазии
- Профилактика дисплазии
Что это такое и почему это предраковое состояние
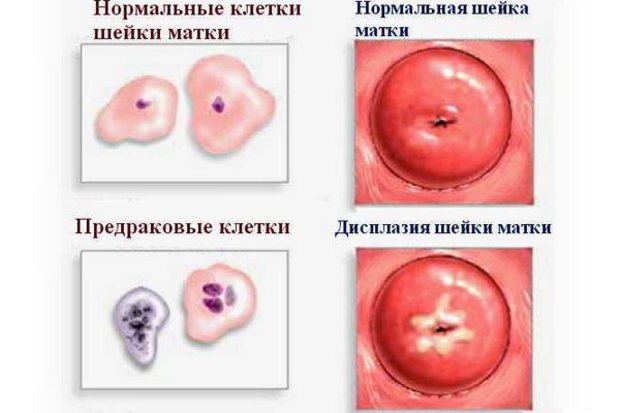
Дисплазия шейки матки (по-другому — цервикальная интраэпителиальная неоплазия, атипическая гиперплазия, ЦИН) — особая структура эпителия, закрывающего шейку.
Отличительной чертой является перемена количества слоев и конструкции формирующих его клеток. Причем в действии не участвует базальная перепонка и наружные пласты клеток.
Атипическая гиперплазия является весьма угрожающей аномалией и наиболее часто встречающейся предраковой формой, которая меняет структуру слизистой пленки шейки матки и вагинальный канал.
Эта проблема может иметь разнородный генезис, но ему всегда сопутствует модификация клеточной модели тканей. Причем процесс может задевать не только верхний пласт, но и просачиваться глубже.
Какие бывают виды дисплазии шейки матки?
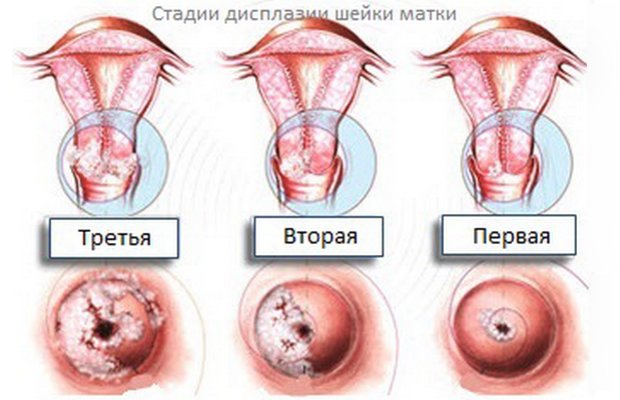
Эту аномалию, исходя из серьезности поражения тканей и объема очага, разделяют на несколько стадий:
- Легкая, или 1-й степени, CIN I. Модификация происходит в нижней части ткани.
- Умеренная, или цервикальная интраэпителиальная (атипическая) неоплазия (CIN II или ЦИН II) 2-й степени. Модификация происходит уже в больше, чем в трети части тканей, но не захватывает еще 2/3 эпителия.
- Тяжелая, или 3-й степени, CIN III. Изменения происходят во всех пластах ткани, но не проходят дальше базальной мембраны. Именно поэтому данную патологию называют неинвазивным (не вторгающимся) раком. При инвазивном течении базальная перегородка разрушается и опухоль проникает во внутреннюю сферу шейки матки.
Причинно-следственная связь проявления умеренной дисплазии
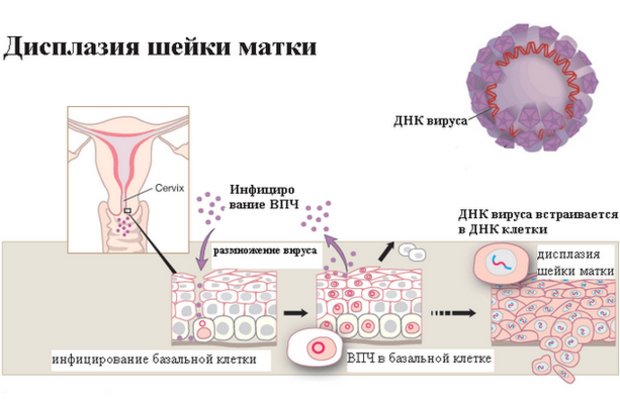
Врачи уверены, что главная причина появления этой патологии — продолжительное нахождение в слизистой пленке шейки матки папилломавируса (ПВЧ, вирус папилломы человека) типа 16 и 18. Причем достаточно всего года-полтора, чтобы агент вызвал дисплазию.
Как же ПВЧ вызывает дисплазию? Если иммунитет сильный, он любую испорченную клетку оперативно уничтожает и не позволяет ей делиться. Причем количество делений сужено генетической программой.
Когда папилломавирус, отличающийся высокой онкогенной энергией, просачивается внутрь, он распространяется кровью к половым органам и внедряется в клетки внешней ткани шейки матки.
 Как следствие, появляются нетипичные клетки, какие не распознаются иммунной системой, не погибают и начинают размножаются. Вот так и происходит клеточное изменение строения слоев эпителия.
Как следствие, появляются нетипичные клетки, какие не распознаются иммунной системой, не погибают и начинают размножаются. Вот так и происходит клеточное изменение строения слоев эпителия.
Факторы риска
Основными факторами, повышающими возможность появления дисплазии, являются:
- неоднократные аборты;
- гормональный сбой (прием контрацептивов, преклимакс);
- венерические инфекции хронической формы;
- курение (как активное, так и инертное);
- неполноценный рацион питания;
- вступление в половую жизнь с юного возраста;
- хаотичные половые связи;
- наследственность;
- микротравмы эпителия шейки матки;
- роды в юном возрасте, частые роды;
- факт рака головки фаллоса у партнера;
- патологии на шейке (эрозия, эктопия, эктропион);
- авитаминоз, в том числе дефицит фолиевой кислоты;
- спад иммунитета вследствие перенесенного стресса, приема определенных лекарств и т.д.

Симптоматика проявления
Характерной чертой дисплазии 2-й степени шейки матки, как утверждает тот, кто уже вылечился, является практически стопроцентное отсутствие симптомов. Зачастую к врачу обращаются с другими жалобами. И это связано с тем, что фактически патология не имеет персональной клиники.
Если рассматривать в целом, то симптомы дисплазии довольно бедны. Если у женщины нет никаких проблем, то любые жалобы у нее отсутствуют и патология выявляется только при профосмотре.
Ситуация меняется, если дисплазия сопровождается инфекцией. Из-за их наличия могут проявляться такие признаки:
- кольпит (воспаление пленки влагалища);
- жжение;
- зуд;
- цервицит (воспаление шейки);
- неестественные по запаху, оттенку и составу выделения.
Беременность при дисплазии второй степени
Поскольку данная аномалия не просто ухудшает положение детородной системы, но и приводит к онкологии, то абсолютно резонен вопрос: сочетается ли дисплазия шейки матки 2-й степени и беременность.
Медики полагают, что зачатие при этой патологии абсолютно реально и зачастую не угрожает здоровью и развитию малыша.
Чтобы не усугубить ситуацию, при подготовке к зачатию, женщина, для оценки состояния здоровья, должна пройти содержательное обследование. Причем, как говорит статистика, если виновником заболевания является гормональное нарушение, то беременность будет являться своего рода терапией.

Методы диагностики
Ввиду того, что дисплазия шейки матки 2-й степени проходит без проявлений, для ее диагностирования требуется проведение гистологии и ряда анализов. Чтобы обнаружить патологию как можно раньше, женщинам рекомендуется проходить превентивные осмотры.
Так, начиная с 21 года, каждая девушка ежегодно должна посещать гинеколога. Причем при влагалищном обследовании структурные перемены зачастую не видны.
Гинеколог может лишь заметить слегка измененный цвет слизистой, наличие пятен и отблеск. Поэтому, чтобы исключить или удостоверить диагноз, назначаются такие виды исследования:
- Кольпоскопия. Матка осматривается при использовании прибора, увеличивающего картинку в десятки раз. Параллельно слизистая смазывается уксусной кислотой, раствором Люголя.
- Цитологический анализ. С различных областей шейки матки берут соскоб, чтобы проверить наличие нетипичных клеток и ВПЧ.
- Гистологическое изучение. Используется биопсия, берется частичка ткани и проводится анализ.
- ПЦР (полимеразная цепная реакция). Проводится для определения папилломавируса. Этот анализ обязателен для определения вида последующего лечения.

Лечение дисплазии и прогноз
Преимущественно дисплазия шейки матки 2-й степени благополучно поддается лечению (3-я стадия — только в онкологии). Возможность регрессии основывается на стадии патологии и возрасте: чем пациентка младше, тем вероятнее обратное развитие. Поэтому для молодых дам и девушек используется выжидательный прием.
Допустимость обратного формирования заболевания исходя из формы патологии выглядит так:
- 1-я стадия — 70-90%;
- 2-я стадия — 40-70%;
- 3-я стадия — 35-45%.
К сожалению, в остальных случаях иммунитет не справляется и заболевание продолжает прогрессировать (из первой стадии переходит во вторую, со второй — в третью, третья — в рак).
Приемы и методики лечения зависят от таких факторов:
- возраст;
- стадия заболевания;
- размер затронутого участка;
- попутные патологии;
- желание иметь детей.

При дисплазии 1-й и 2-й степени женщине определяется учет у гинеколога и врач либо назначает лечение, либо просто наблюдает за состоянием: будет ли патология развиваться или затухать.
Сегодня для излечения дисплазии применяются такие формы терапии:
- оперативная;
- с применением медикаментов.
Комплексная терапия
При дисплазии шейки матки осуществляется этиотропная противовоспалительная методика (если с заболеванием проходит воспаление).
При этом применяется такая схема:
- стабилизация гормонального фона;
- поддержание иммунитета иммуномодуляторами и интерферонами (обязательно, если определен большой участок поражения или при рецидиве);
- стабилизация микробиоценоза влагалища;
- лечение бактериального вагиноза.

Деструктивные методы лечения
Кроме медикаментозной терапии существуют и более радикальные способы лечения:
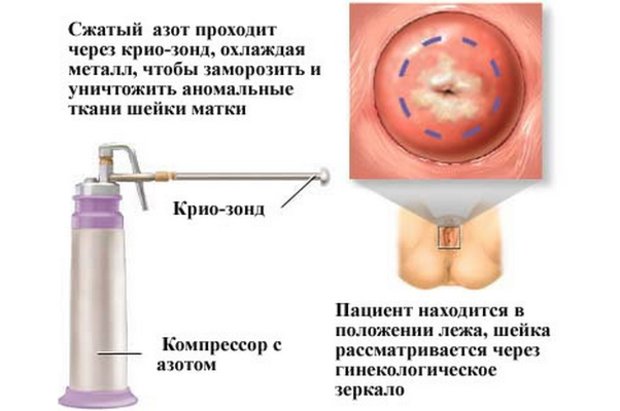
- Криодеструкция. Процедура прижигания патологически трансформированных областей жидким азотом. Заживление тканей проходит медленно, 2 и больше месяца. Недостатки: глубину замораживания контролировать трудно, существует вероятность образования рубцов, высокий риск рецидива. Противопоказания: менструация, дисплазия 3-й степени, воспалительный процесс.
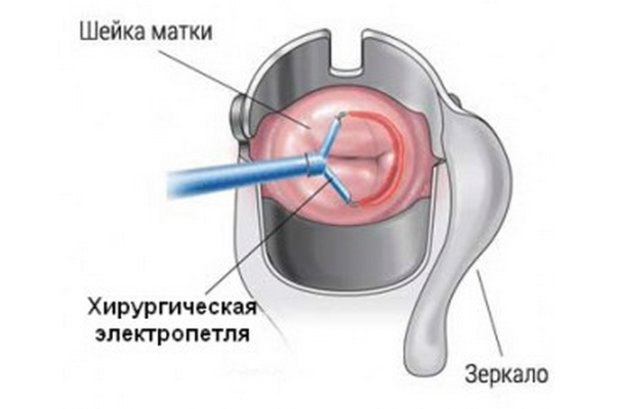
- Диатермокоагуляция. Прижигание током. Заживление происходит в течение 6-8 недель. Недостаток: довольно болезненная процедура, образуются рубцы. Противопоказания: инфекционно-воспалительное состояние, генитальный вирус герпеса в фазе обострения, менструальные кровотечения, нарушение свертываемости крови.
- Лазерная вапоризация. Аналогично криотерапии, эпителий прижигается особыми лучами. Данный способ влечет меньше осложнений, не оставляет шрамов и женщина быстрее восстанавливается, за 4-6 недели.
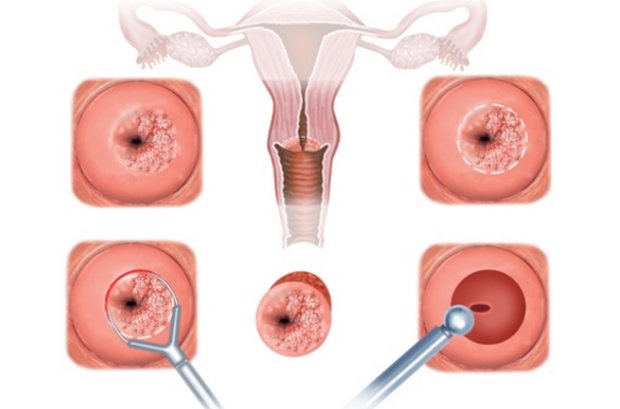
- Радиоволновый метод. Один из самых современных способов, идеально подходит для тех, кто собирается после иметь детей. Заживление происходит за 4-6 недель. Противопоказания: наличие кардиостимулятора, инфекции, воспалительные реакции, беременность, CIN III, подозрение на рак шейки матки.
- Конизация. Лазером иссекается конусообразный кусочек патологически перемененной зоны.
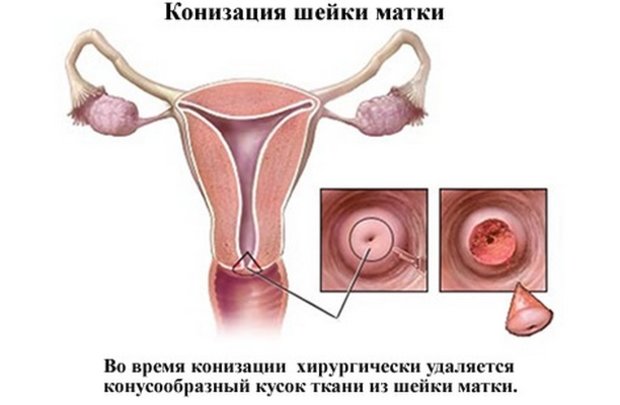
Лечение при беременности
Беременным не применяют ни одного метода лечения. Если при осмотре был распознан ПВЧ или кондиломы, то пролечиться следует до зачатия.
В случае, когда дисплазия, папилломавирусная инфекция или кондиломы проявились, когда уже произошло зачатие, то женщине предложат кесарево сечение. Этот способ оградит малыша от контакта с вирусом. Терапия будет перенесена на послеродовое время.
Возможные усложнения
Если своевременно не заняться лечением дисплазии шейки матки, она будет прогрессировать и достигнет 2-й степени и тогда может понадобиться конизация. Оставление ситуации не под контролем может послужить причиной бездетности, дисменореи и онкопатологии.
 Лечение CIN II может повлечь такие ухудшения:
Лечение CIN II может повлечь такие ухудшения:
- кровотечения (в основном замечено после оперативного вмешательства);
- избыточные выделения с отвратительным резким запахом;
- зарождение шрамов и разлад родовой функции (просвет матки становится уже, теряется эластичность, возникают родовые кровотечения, может разорваться канал);
- резкие боли, рост температуры;
- ПВЧ может повлечь повторное развитие патологии.
Кроме того, на фоне дисплазии и в результате несоблюдения гигиенических требований, могут возникнуть такие заболевания:
- хламидийная инфекция;
- воспаление влагалища;
- гонорея;
- воспаление анального канала.
Помощь народной медицины при дисплазии
Нетрадиционные методы также помогают при избавлении от различных патологий. И от дисплазии шейки матки 2-й степени известны методики лечения народными средствами (судя по отзывам, довольно эффективные).
 Прежде всего, все методики направлены на снятие воспалительных течений:
Прежде всего, все методики направлены на снятие воспалительных течений:
- Алоэ. Помогает усилить защитные функции ткани, способствует ранозаживлению. Используются нижние листья, не моложе 3-х лет. Лист растения измельчают и выжимают сок. В нем увлажняют тампон и вводят во влагалище на 30 минут. Курс — 2 раза в день на протяжении месяца.
- Травяной сбор. Снимает воспаление, стабилизирует обмен веществ. Календула — 50 г, ягоды шиповника — 40 г, крапива — 40 г, тысячелистник — 40 г. Все травы смешиваются и завариваются 0,4 л кипятка. Полученным настоем спринцуются 3 раза в день.
- Облепиховое масло. Восстанавливает слизистую оболочку, укрепляет стенки шейки. Тампоны пропитывают маслом и вводят во влагалище перед сном. Курс — 3-4 недели.
- Прополис. Находит применение в виде мази, которую готовят следующим образом: 10 г прополиса и 100 г топленого масла перемешивают и держат 1/3 часа на водяной бане. В добытой кашице смачивают тампон и помещают во влагалище. Процедуры выполняют 3-4 недели, 2 раза в день (утром и вечером).
- Корни бадана. Отличаются вяжущим свойством, помогают при кровотечениях. 15 мл экстракта разводят в 1000 мл кипяченой воды и спринцуются 1-2 раза в день. Курс — 20-30 дней.

- Пастушья сумка. Характеризуется кровоостанавливающим свойством. 10 г травы заливают стаканом кипятка и ставят на водяную баню на 10-20 минут, после чего настаивают еще 90-120 минут, процеживают и добавляют ½ стакана теплой кипяченой воды. Пьют по столовой ложке трижды в сутки после еды (через 20-25 минут).
Профилактика дисплазии
Чтобы предупредить развитие рецидивов, нужно придерживаться таких простых советов:
- В рационе должен присутствовать весь спектр витаминов и микроэлементов. Особенно важны селен, витамины A и B.
- Своевременно лечить инфекционные заболевания. Нельзя допускать, чтобы они переходили в хроническую форму.
- Избавиться от пагубных привычек. От табакокурения — прежде всего.
- Пользоваться барьерной контрацепцией.
- Раз в 6-12 месяцев посещать гинеколога.






 Наталья Блинова
Наталья Блинова