ОРВИ при беременности: чем опасно, как лечить
 Респираторные вирусные инфекции бывают у всех и обычно не воспринимаются как что-то тревожное. Но если заболевание настигает женщину в период беременности, возникает беспокойство, не опасно ли это для малыша и какие методы лечения допустимы в этот период, ведь всем известно, что многие привычные для нас медикаменты негативно влияют на плод, а потому в период вынашивания младенца использоваться не должны.
Респираторные вирусные инфекции бывают у всех и обычно не воспринимаются как что-то тревожное. Но если заболевание настигает женщину в период беременности, возникает беспокойство, не опасно ли это для малыша и какие методы лечения допустимы в этот период, ведь всем известно, что многие привычные для нас медикаменты негативно влияют на плод, а потому в период вынашивания младенца использоваться не должны.
Что такое ОРВИ и чем отличается от ОРЗ
ОРВИ расшифровывается как острая респираторная вирусная инфекция. В этом словосочетании вопрос может вызвать лишь понятие «респираторный»: оно образовано от латинского «respirare» — «дышать», и применяется к тому, что связано с дыхательными путями. Все остальные слова известны. Таким образом, ОРВИ — это заболевание дыхательных путей, которое характеризуется острым течением и вызывается вирусом.
ОРЗ — острое респираторное заболевание. В данном случае конкретный вид возбудителя не уточняется; соответственно, к ОРЗ относятся как вирусные, так и бактериальные остро протекающие инфекции дыхательных путей (например, к последней категории относится ангина).
Иными словами, ОРВИ — это разновидность ОРЗ, причём самая распространённая.
Чем опасно во время беременности: последствия для плода
Будущим мамам следует знать, что наукой в настоящее время достоверно не установлена прямая связь между различными патологиями младенцев и вирусными инфекциями, перенесёнными их матерями в период беременности.
Главная причина этого — в большом разнообразии возбудителей заболевания. А поскольку все виды ОРВИ, включая грипп, предполагают одинаковую схему лечения, в подавляющем большинстве случаев нет необходимости устанавливать конкретную причину болезни, чтобы её победить.

В 1 триместре
Официальная позиция Всемирной Организации Здравоохранения сводится к тому, что ОРВИ, перенесённые на первых неделях беременности, особенно если они протекают без значительного повышения температуры тела, не несут никакой угрозы для плода и не приводят к рождению малышей с отклонениями развития, или же такое негативное влияние очень незначительно.
В доказательство приводятся следующие данные: менее чем у 17 % детей с врождёнными отклонениями матери в период беременности перенесли ОРВИ, при этом у совершенно здоровых детей матери почти в 15 % случаев перенесли ОРВИ в начале беременности.
Во 2 триместре
Есть версия — окончательно не подтверждённая, — что вирусная инфекция у матери увеличивает риск рождения малыша с пороком развития нёба (так называемая заячья губа), причём эта проблема чаще всего возникает именно в случае, если ОРВИ было перенесено во втором триместре.
 Около 30 лет тому назад в научной литературе широко обсуждалась версия о том, что, простудившись на 16-й неделе беременности и позже, женщина рискует столкнуться с такими проблемами, как дефекты нервной трубки или развитие водянки головного мозга у плода.
Около 30 лет тому назад в научной литературе широко обсуждалась версия о том, что, простудившись на 16-й неделе беременности и позже, женщина рискует столкнуться с такими проблемами, как дефекты нервной трубки или развитие водянки головного мозга у плода.
В настоящее время это предположение не нашло подтверждения, хотя до сих пор считается, что вирусы гриппа и парагриппа, поразившие мать в указанный период, могут быть небезопасны для малыша.
В этом плане следует отметить, что учёные не знают, связано ли это с негативным действием самого вируса или с тяжёлыми симптомами, которые он вызывает (прежде всего речь идёт об очень высокой температуре, характерной именно для гриппа).
В 3 триместре
Хотя ОРВИ поражает все категории населения, и у беременной женщины такая инфекция может возникнуть на любом сроке, статистика показывает, что на четырёх последних неделях (условно 37-я, 38-я, 39-я и 40-я) вероятность заболеть ОРВИ является минимальной.
 Дело в том, что в третьем триместре организм женщины начинает подготовку к родам. При этом, поскольку в связи с отслойкой плаценты матка и находящийся в ней плод становятся максимально уязвимыми для всяческих инфекций, система иммунитета женщины создаёт защитный барьер, который даже вирусу гриппа преодолеть не просто.
Дело в том, что в третьем триместре организм женщины начинает подготовку к родам. При этом, поскольку в связи с отслойкой плаценты матка и находящийся в ней плод становятся максимально уязвимыми для всяческих инфекций, система иммунитета женщины создаёт защитный барьер, который даже вирусу гриппа преодолеть не просто.
Признаки болезни
Симптомы ОРВИ известны всем, и их перечень во время беременности не отличается от стандартного:
- острое начало заболевания (с утра самочувствие нормальное, а уже к вечеру пациент ощущает себя совершенно разбитым);
- сильный насморк;
- повышение температуры тела (от незначительной лихорадки до сильнейшего жара);
- кашель;
- головная боль;
- боль в горле;
- ломота в суставах;
- общая слабость;
- затруднённое носовое дыхание.
К какому врачу следует обратиться
Главное, что нужно знать будущей маме: ОРВИ не является однозначным поводом для немедленного обращения к врачу. Если характерные симптомы респираторной инфекции возникли внезапно, и умеренная лихорадка сопровождается сильным насморком, скорее всего организм справится с болезнью без медицинской помощи.
 Независимо от того, какой именно вид вируса вызвал ОРВИ, болезнь обычно протекает по одной и той же схеме: на третий день наступает облегчение (в организме вырабатывается интерферон, белок, мобилизующий клетки на борьбу с вирусом), а на седьмой наступает выздоровление (иммунная система вырабатывает антитела, побеждающие «врага»).
Независимо от того, какой именно вид вируса вызвал ОРВИ, болезнь обычно протекает по одной и той же схеме: на третий день наступает облегчение (в организме вырабатывается интерферон, белок, мобилизующий клетки на борьбу с вирусом), а на седьмой наступает выздоровление (иммунная система вырабатывает антитела, побеждающие «врага»).
Таким образом, нет необходимости проводить тщательную диагностику при вирусной инфекции. Диагностика необходима лишь в том случае, когда инфекция имеет бактериальную природу.
Первым поводом для беспокойства должно являться отсутствие насморка при высокой температуре, вторым — сильные боли в горле и наличие в нём визуально просматривающихся следов гноя. Также поводом для обращения к врачу являются:
- отсутствие улучшения через 4–5 дней болезни;
- ухудшение состояния после того, как, вроде бы, стало легче;
- отсутствие эффекта от жаропонижающих препаратов;
- проблемы с дыханием.
 В первую очередь надо обращаться к наблюдающему вас врачу-гинекологу, который даст направление к терапевту. Можно и сразу обратиться к терапевту или семейному врачу, однако доктору обязательно нужно сообщить о том, что пациентка ждёт ребёнка, поскольку в этом случае лечение должно быть соответствующим образом откорректировано.
В первую очередь надо обращаться к наблюдающему вас врачу-гинекологу, который даст направление к терапевту. Можно и сразу обратиться к терапевту или семейному врачу, однако доктору обязательно нужно сообщить о том, что пациентка ждёт ребёнка, поскольку в этом случае лечение должно быть соответствующим образом откорректировано.
Как и чем лечить ОРВИ при беременности
Правильное лечение ОРВИ прежде всего заключается в том, чтобы создать для организма максимально благоприятные условия, способствующие выработке внутренних механизмов защиты. Медикаментозные препараты могут применяться лишь для облегчения симптомов болезни, но будущим мамам следует стараться избегать даже таких лекарств.
Общие принципы лечения
При респираторной вирусной инфекции следует выполнять простые рекомендации:
- Придерживаться постельного режима до тех пор, пока температура тела не опустится до заветных 36,6°C (ограниченное количество движений уменьшает выработку тепла).
- Пить как можно больше жидкости; при этом лучше, чтобы напитки были комнатной температуры и содержали много сахара и минеральных солей (повышение температуры тела усугубляется за счёт обезвоживания, горячее питьё нагревает и без того перегретый организм, сахар нужен, чтобы пополнить запасы энергии, а необходимые беременной женщине минералы вымываются вместе с потом).
- Питание, наоборот, следует ограничить, при этом пища должна быть не горячей и очень легко усваиваемой (переваривание пищи сопровождается выработкой тепла, а задача пациента — понизить ползущую вверх температуру).
- Снизить температуру в помещении хотя бы до 22°C, а лучше — до 18°C (чем больше разница в температуре между вдыхаемым и выдыхаемым воздухом, тем выше теплоотдача и, соответственно, меньше необходимость прибегать к жаропонижающим препаратам). При этом женщине стоит одеться потеплее, чтобы она могла чувствовать себя комфортно и не мёрзнуть.
- Воздух должен быть не только прохладным, но и влажным — это предотвратит засыхание слизи, являющееся основной причиной серьёзных бактериальных осложнений после вирусной инфекции.
 Таким образом, проветривание комнаты, влажная уборка и обильное питьё — лучшие средства от вирусной инфекции, особенно во время беременности.
Таким образом, проветривание комнаты, влажная уборка и обильное питьё — лучшие средства от вирусной инфекции, особенно во время беременности.
Аптечные препараты
Часто возникает ситуация, когда врач прописывает будущей маме то или иное лекарство, а в инструкции к нему указано, что в период беременности оно противопоказано. Это очевидное противоречие связано с тем, что учёные ограничены в методах исследования влияния медикаментов на плод, поскольку эксперименты над беременными женщинами по этическим соображениям проводиться не могут.
Практически все данные о совместимости медикаментозных препаратов с беременностью получены в результате обобщения опыта тех женщин, которые в ожидании малыша принимали соответствующие лекарства на свой страх и риск.
В силу этого будущим мамам надо осознавать: любое лекарство во время беременности — это потенциальный риск. Использоваться оно может только в том случае, когда негативные последствия (а точнее, до конца не изученные опасности) от такого приёма очевидно меньше, чем вред, который причиняет матери и плоду болезнь.
От насморка
Лучший пример того, что привычные и кажущиеся нам совершенно безобидными препараты во время беременности могут оказаться опасными — сосудосуживающие капли. Они вызывают спазм сосудов плаценты, что приводит к нарушению кровообращения плода. Поэтому по общему правилу препараты этой группы в период беременности категорически противопоказаны.
 Бороться с изнуряющим насморком будущая мама может при помощи обычного солевого раствора или специальных гормональных препаратов:
Бороться с изнуряющим насморком будущая мама может при помощи обычного солевого раствора или специальных гормональных препаратов:
- Авамис;
- Альдецин;
- Беклометазон;
- Беконазе;
- Дезринит;
- Назонекс;
- Насобакт;
- Ринокленил.
От кашля
Кашель во время беременности совсем не так безопасен, как может показаться:
- на ранних сроках он может спровоцировать тонус матки и, соответственно, создать реальную угрозу выкидыша;
- в период с 11-й по 20-ю неделю беременности грозит прерыванием беременности, а также развитием у малыша патологий эндокринной системы;
- на более поздних сроках, примерно до 26-й недели, иногда приводит к проблемам в развитии скелета и костных тканей у плода.
 Как и в случае с насморком, очень многие противокашлевые препараты при беременности принимать нельзя, поэтому вместо самолечения лучше посоветоваться с врачом и, во всяком случае, внимательно изучить инструкцию. Из допустимых лекарств можно назвать такие:
Как и в случае с насморком, очень многие противокашлевые препараты при беременности принимать нельзя, поэтому вместо самолечения лучше посоветоваться с врачом и, во всяком случае, внимательно изучить инструкцию. Из допустимых лекарств можно назвать такие:
| Препараты от сухого кашля (не сопровождающегося выделением мокроты и считающегося самым опасным): | Интуссин
Травесил Проспан сироп Доктора Тайса сироп Стоптуссин-Фито |
| Препараты от мокрого кашля (с выделением мокроты): | Мукалтин
Бронхикум Бронхипрест Гербион Эвкабал |
Не говоря о том, что, помимо заведомо ядовитых веществ, входящих в состав гомеопатических препаратов, в них также могут содержаться спирт, сахар и прочие ингредиенты, никак не являющиеся полезными и допустимыми к употреблению беременной женщиной, все подобные лекарства относятся к средствам с недоказанной эффективностью, а потому будущей маме не стоит экспериментировать с подобного рода лечением.
При болях в горле
Боль в горле может быть вызвана не только вирусной инфекцией, но и бактериальной. В последнем случае никаких экспериментов с сиропами, леденцами и антисептическими препаратами местного действия проводить не следует: ангина и другие заболевания бактериальной природы могут вызывать тяжелейшие осложнения, если вовремя не начать адекватную терапию при помощи антибиотиков.
 При вирусной инфекции боль в горле беременной женщине лучше всего просто потерпеть: достоверных данных о влиянии на плод даже таких хорошо известных препаратов, как спрей Ингалипт или леденцы Фарингосепт, в распоряжении учёных нет, поэтому, пытаясь избавиться от неприятных ощущений, которые, при правильном поведении, через несколько дней исчезнут сами собой, будущая мама подвергает своего малыша неоправданному риску.
При вирусной инфекции боль в горле беременной женщине лучше всего просто потерпеть: достоверных данных о влиянии на плод даже таких хорошо известных препаратов, как спрей Ингалипт или леденцы Фарингосепт, в распоряжении учёных нет, поэтому, пытаясь избавиться от неприятных ощущений, которые, при правильном поведении, через несколько дней исчезнут сами собой, будущая мама подвергает своего малыша неоправданному риску.
Лекарства для снижения температуры
Есть всего 2 препарата, официально разрешённых Всемирной организацией здравоохранения для снижения температуры во время беременности. Это парацетамол и ибупрофен. Замечено, что именно при ОРВИ лучше действует первый.
 Нужно иметь в виду, что речь идёт о действующем веществе, а не о названии лекарства. Сегодня на отечественном и зарубежном рынках можно найти несколько десятков торговых наименований обоих указанных выше препаратов в разных ценовых категориях.
Нужно иметь в виду, что речь идёт о действующем веществе, а не о названии лекарства. Сегодня на отечественном и зарубежном рынках можно найти несколько десятков торговых наименований обоих указанных выше препаратов в разных ценовых категориях.
Так, наиболее известные торговые названия препарата парацетамол — это Панадол и Эффералган, а ибупрофен является действующим веществом таких популярных у нас средств, как Нурофен и Долгит.
Правильно организованный режим (питьё, увлажнение, проветривание) позволяет уменьшить температуру тела на 1–1,5°С, что при большинстве вирусных инфекций вполне достаточно для того, чтобы не прибегать к помощи жаропонижающих препаратов. И наоборот: в сухом тёплом помещении и при наличии признаков обезвоживания таблетками «от температуры» улучшить состояние больного очень сложно.
Народные средства
Народная медицина предлагает будущим мамам лечить ОРВИ, не прибегая к услугам фармацевтической промышленности.
 Вот наиболее популярные из подобных средств:
Вот наиболее популярные из подобных средств:
| От насморка | Промывание носа солевым раствором: 1 чайная ложка поваренной соли на 1 л воды, можно добавить 1–2 капли 5%-ного спиртового раствора йода.
Закапывание носа свежевыжатым свекольным соком. |
| От боли в горле | Полоскание горла содовым раствором: 1 чайная ложка пищевой соды на стакан тёплой кипячёной воды, также можно добавить несколько капель йода. |
| От кашля | Отвары из лекарственных трав: листьев подорожника, мать-и-мачехи, чёрной смородины, аниса, корня солодки, липового цвета. |
| Общеукрепляющие средства | Травяные отвары и чаи (из ромашки, шиповника, калины). |
Что нельзя делать
Категорически недопустимы при лечении респираторных вирусных инфекций:
- использование антибиотиков;
- прогревающие процедуры (горчичники, банки, горячие ванны, в том числе для ног, растирания жиром и пр.);
- растирания спиртом и уксусом;
- любые физиологические процедуры, кроме тех, которые рекомендованы лечащим врачом и одобрены гинекологом, наблюдающим беременность (в частности, излучение и электротерапия в этот период назначаться не должны).
Профилактика
Самым действенным способом профилактики ОРВИ является вакцинация. Против всех возможных вирусов, которые способны вызвать респираторную инфекцию, прививки ещё не придумали, но против наиболее опасного из них — возбудителя гриппа — она существует.
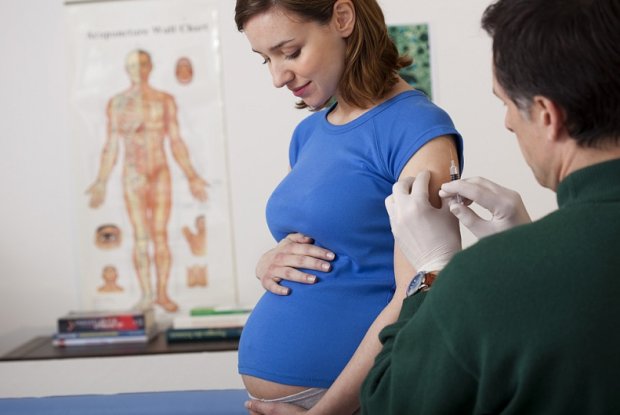 Все прочие меры профилактики не дают не только стопроцентной, но даже более-менее надёжной защиты от ОРВИ, хотя перечислить их всё же стоит. Во время беременности и особенно в период обострения вирусных инфекций женщине следует:
Все прочие меры профилактики не дают не только стопроцентной, но даже более-менее надёжной защиты от ОРВИ, хотя перечислить их всё же стоит. Во время беременности и особенно в период обострения вирусных инфекций женщине следует:
- минимизировать посещение многолюдных мест, причём к прогулкам на свежем воздухе это не относится (ОРВИ очень тяжело заразиться на улице, поскольку при низких температурах вирусы быстро погибают, а вот магазины, поликлиники, кинотеатры и общественный транспорт — самые благоприятные для этого места);
- если необходимость в посещении таких мест всё же существует (например, женщине нужно посетить наблюдающего её гинеколога), перед выходом из дома обильно смазать слизистые оболочки носа оксолиновой мазью или хотя бы любым жирным кремом;
- возвращаясь с прогулки, очень тщательно вымыть руки с мылом; желательно вдобавок промыть нос солевым раствором;
- проветривать и увлажнять воздух в помещении;
- почаще гулять на свежем воздухе, где количество людей ограничено (например, в парке);
- ограничить контакты с заболевшими людьми (если простуда началась у кого-то из родственников, его следует изолировать, а уход за больным поручить не беременной женщине, а другому члену семьи);
- стараться избегать не только переохлаждений, но и перегревов, а также стрессов и резкой смены обстановки, ведь всё это ослабляет иммунитет и увеличивает риск развития инфекции.
Уберечься от ОРВИ в период беременности удаётся далеко не всем, но в подавляющем большинстве случаев такие болезни проходят довольно быстро и негативного влияния на плод не оказывают. Будущая мама поступит правильно, если позволит собственному организму справиться с инфекцией, вместо того чтобы активно лечиться всевозможными медикаментами. Также не следует пренебрегать вакцинацией.





 Наталья Блинова
Наталья Блинова