Замершая беременность на поздних сроках: почему бывает, что делать, как справиться
 К сожалению, не всегда беременность заканчивается рождением ребёнка. По определённому ряду причин на поздних сроках иногда происходит гибель плода. В нашей статье будут приведены причины, диагностика, лечение и профилактика замершей беременности на позднем сроке.
К сожалению, не всегда беременность заканчивается рождением ребёнка. По определённому ряду причин на поздних сроках иногда происходит гибель плода. В нашей статье будут приведены причины, диагностика, лечение и профилактика замершей беременности на позднем сроке.
Что означает замершая беременность
Замершей беременностью принято считать самопроизвольную гибель эмбриона, которая произошла в утробе. Чаще всего такое может происходить в первом триместре, однако встречаются случаи замирания и на поздних сроках. К этому времени малыш уже полностью сформирован, поэтому будущей маме сложно пережить эту потерю.
В течение всей беременности очень важно сдавать кровь на ХГЧ (хорионический гонадотропин человека), по которому можно определить отсутствие отклонений в развитии плода. При снижении нормативных показателей следует срочно проконсультироваться у гинеколога для выяснения причин такого явления.

| Неделя беременности (отсчёт после овуляции) | Нормативные пределы, мМЕ/мл |
| 3–4 | 9–140 |
| 4–5 | 75–2700 |
| 5–6 | 850–20900 |
| 6–7 | 4000–100300 |
| 7–12 | 11500–288000 |
| 12–16 | 18300–138000 |
| 16–29 | 1400–54000 |
| 29–41 | 940–61000 |
Основные причины
Замирание плода на поздних сроках может иметь множество причин. Их принято определять в следующие группы:
- инфекционная. Любая инфекция, которую перенесла женщина при вынашивании, может отразиться на развитии ребёнка. К наиболее небезопасным относят краснуху, токсоплазмоз, грипп, гонорею, сифилис. При отсутствии надлежащего лечения инфекция часто приводит к тяжёлым последствиям, так как её проникновение через плаценту к эмбриону, ведёт к его заражению. В определённых случаях в результате заражения происходит внутриутробная гибель;
- генетическая. К сожалению, ни один человек не застрахован от мутации генов. Она может происходить в клеточках родителей или же появиться во время развития эмбриона. При возникновении генетической поломки смерть эмбриона наступает ещё на первых месяцах. Но иногда плод может продолжить своё развитие, однако по причине нежизнеспособности его замирание диагностируют на более поздних сроках;
- иммунологическая. К этой группе относится наличие антифосфолипидного синдрома, системной красной волчанки, резус-конфликта. Проблема скрывается в том, что иммунная система мамы производит антитела, борющиеся с клетками малыша, что часто ведёт к его гибели;
- эндокринологическая. При наличии у мамы сахарного диабета, нарушений в функционировании щитовидной железы может произойти замершая беременность.
Симптомы
Среди наиболее распространенных выделяют следующие признаки замершей беременности:
- плод не шевелится на протяжении 4–6 часов;
- изменяется состояние груди — при замирании до 25 недель молочные железы возвращаются в добеременное состояние; если замирание произошло после 25 недели, происходит ещё больше их набухание и выделение молозива;
- появление болевых ощущений в области паха и поясницы;
- тошнота;
- общее плохое самочувствие;
- повышается температура тела;
- появление коричневых выделений из влагалища.
Диагностика
Наиболее точным методом диагностики замершего плода является УЗИ. При подтверждении диагноза картина будет выглядеть следующим образом:
- матка не соответствует установленному сроку беременности;
- отсутствует биение сердца и дыхание у малыша;
- плод находится в неправильном положении, отмечается деформация и наличие контура вокруг тела, что говорит о начале разложения тканей.
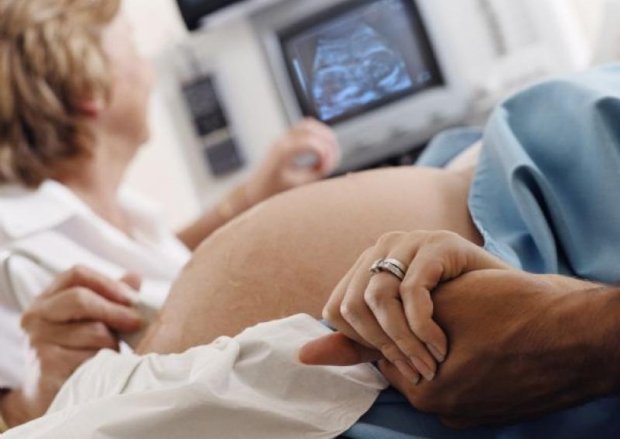 Кроме этого, для диагностики необходимо сдать кровь на ХЧГ, но, как правило, это является вторичным критерием определения наличия замершей беременности после УЗИ.
Кроме этого, для диагностики необходимо сдать кровь на ХЧГ, но, как правило, это является вторичным критерием определения наличия замершей беременности после УЗИ.
Лечение
При постановке подобного диагноза практикуют использование нескольких методик. Рассмотрим каждую из них.
Медикаментозный аборт
Такой метод можно использовать только до 7 недели беременности. Женщине прописывают приём в два этапа таких препаратов:
- «Мифепристон»;
- «Мифегин»;
- «Мизопростол».
 После того как плод выйдет, кровотечение постепенно прекращается, но на протяжении нескольких недель могут наблюдаться мажущие выделения. Дозировку и правила приёма вышеуказанных препаратов может назначить только гинеколог: самовольное употребление этих лекарств может нанести вред здоровью женщины.
После того как плод выйдет, кровотечение постепенно прекращается, но на протяжении нескольких недель могут наблюдаться мажущие выделения. Дозировку и правила приёма вышеуказанных препаратов может назначить только гинеколог: самовольное употребление этих лекарств может нанести вред здоровью женщины.
Вакуум-аспирация
Вакуум-аспирация — один из методов, который позволяет удалить из матки эмбрион или его остатки. Процедуру можно проводить в случае, если срок беременности не превышает 12 недель.
Перед началом процедуры женщину осматривает специалист, она сдаёт все необходимые анализы, мазок, проходит УЗИ. За полчаса до проведения процедуры женщине дают специальные таблетки, которые способствуют размягчению шейки матки.
Обработка детородных органов проводится при помощи антисептика, который блокирует проникновение инфекции через половые пути. После этого во влагалище вводят специальный прибор — гинекологическое зеркало, далее выполняется обработка шейки матки антисептиком, а зеркало фиксируется.
Во влагалище вводят зонд, трубку аспиратора. Водная оболочка, плацента и плод высасываются через катетер в сборник. В процессе высасывания плод и плацента разрываются на части.
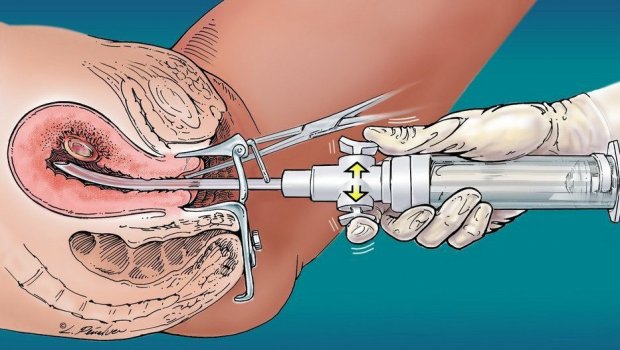
Введение в амниотическую полость гипертонических (солевых) растворов
Чтобы выполнить поздний аборт, роды вызывают искусственно. Сперва проводят пункцию плодного пузыря, производят удаление из него амниотической жидкости, а затем вводят в него раствор хлорида натрия.
Спустя 24–36 часов должны произойти самопроизвольные роды, при которых осуществляется отторжение мёртвого эмбриона. Длительность процедуры — примерно 30 часов.
Расширение канала шейки матки и эвакуация содержимого по типу аборта
При помощи специального расширителя врачи проводят расширение шейки матки, степень которого зависит от того, на каком сроке беременности произошло замирание. После этого вскрывается плодный пузырь, щипцы Мюзо накладываются на предлежащую часть эмбриона. К ним подвешивают грузик, масса которого также зависит от срока беременности. Затем женщина находится в ожидании родов. После них плод удаляют из матки при помощи кюретки.
Искусственные роды на сроке после 22 недель
Проведение кесаревого сечения является невозможным, так как есть вероятность того, что содержимое матки содержит инфекцию. Поэтому используют метод искусственного стимулирования родов.
Женщине вводят специально подобранные лекарства, которые способствуют возникновению схваток и раскрытию шейки матки, после чего она должна самостоятельно родить погибший эмбрион.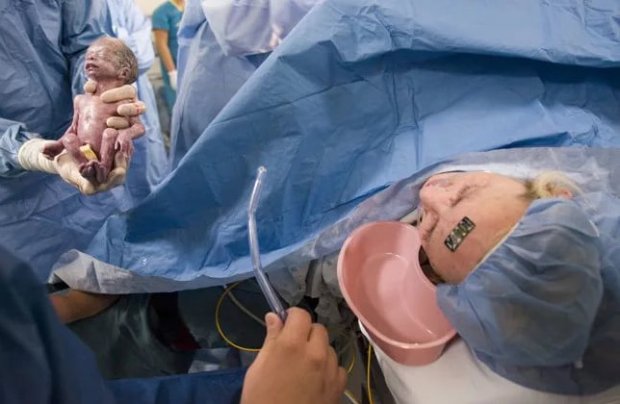
Комбинированные методы
Применение комбинированных методов практикуют в случае, если отсутствует возможность использовать для лечения какой-то конкретный способ. Это может зависеть от состояния здоровья женщины. Врачи должны выбрать способ, который будет наименее опасен для жизни и здоровья женщины.
Восстановление
Важное значение отводится реабилитационному периоду после лечения:
- Женщина должна принимать гормональные контрацептивы в течение 3 и более месяцев. Они помогут быстро восстановить органы половой системы и нормализовать гормональный фон.
- Необходимо принимать поливитаминные препараты, которые увеличат сопротивляемость организма.
- Также рекомендуется принимать седативные средства, которые позволят восстановить нормальное функционирование ЦНС.
- Обязательное проведение терапии сопутствующих патологий (к примеру, сахарного диабета, гормональных нарушений, сердечно-сосудистых недугов).
- Через 10 дней после процедуры прерывания беременности обязательно проведение УЗИ.
- Также внимание стоит уделить и психологической реабилитации. В случае необходимости стоит посещать психолога — идеально, если эти встречи будет посещать и супруг.

Возможные последствия
Чаще всего антенатальная гибель плода не влечёт тяжёлых последствий, но, тем не менее, они могут быть. Наиболее распространёнными являются:
- наличие сильной депрессии у женщины — для лечения используют таблетки и рекомендуют посещать психолога;
- мумифицирование плода — омертвение и высыхание тканей плода;
- распространение инфекции — в эмбрионе образуются токсины, которые могут проникать в кровь женщины, в итоге может возникнуть сепсис, происходит нарушение свёртываемости крови;
- литопедион — происходит кальцификация эмбриона, который, находясь в организме женщины, не приносит ей дискомфорт, поэтому выявить замершую беременность не удается вовремя.
Какие прогнозы на следующую беременность?
После осуществления лечебных мероприятий для восстановления организма рекомендуется в течение 3–6 месяцев предохраняться. За этот период половая система женщины сможет полностью восстановиться, к тому же улучшится эмоциональное состояние.
Прогнозы на последующие беременности довольно оптимистичны, но, чтобы уменьшить вероятность повторного замирания плода, рекомендуется осуществить комплекс мероприятий:
- проанализировать и в случае необходимости привести в норму микрофлору влагалища;
- устранить частые запоры и недостаточную перистальтику;
- перейти на правильное питание;
- избавиться от вредных привычек;
- начать принимать витамины, крайне важные для зачатия (фолиевая кислота, железо, йод).
 При соблюдении рекомендаций лечащего врача, осложнений при повторном зачатии произойти не должно. Если же снова диагностировано замирание плода, необходимо пройти более детальное обследование.
При соблюдении рекомендаций лечащего врача, осложнений при повторном зачатии произойти не должно. Если же снова диагностировано замирание плода, необходимо пройти более детальное обследование.
Профилактика замершей беременности
Для того чтобы минимизировать риски замирания плода, стоит:
- исключить употребление алкоголя;
- оградить беременную от стрессов и негативных факторов;
- исключить повышенные физические нагрузки;
- правильно питаться;
- носить одежду, которая не сдавливает низ живота;
- регулярно посещать гинеколога;
- своевременно лечить инфекционные заболевания.
Замершая беременность — большой стресс для женщины. При постановке этого диагноза крайне важно обеспечить ей поддержку, оказать помощь в лечении и позаботиться о реабилитационном периоде. Положительный настрой и здоровый образ жизни уже через некоторое время позволят снова приступить к зачатию.
Как пережить замершую беременность: видео






 Наталья Блинова
Наталья Блинова