Болезнь Крона у детей: что делать
 При проблемах с пищеварением у ребёнка родителям стоит сразу же обратиться к врачу. Жалобы ребёнка на боли в районе живота и плохое самочувствие могут сигнализировать о сложном заболевании. Сегодня поговорим о болезни Крона у детей, её симптомах и лечении.
При проблемах с пищеварением у ребёнка родителям стоит сразу же обратиться к врачу. Жалобы ребёнка на боли в районе живота и плохое самочувствие могут сигнализировать о сложном заболевании. Сегодня поговорим о болезни Крона у детей, её симптомах и лечении.
Что это за болезнь и как часто встречается у детей
Болезнь Крона характеризуется хроническими заболеваниями органов пищеварения. Воспалительные процессы, сопровождающие болезнь, приводят к деформированию структуры слизистой кишечника. Осложняется течение болезни тем, что поражаться могут все отделы ЖКТ: от ротовой полости до прямой кишки.
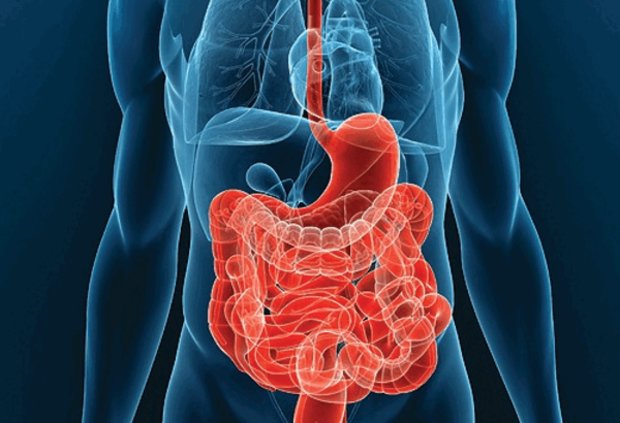
Воспалительный процесс сопровождается образованием язв, рубцов, свищей и гранулём и впоследствии приводит к сужению подвздошной кишки. Болезнь не является заразной и встречается не более чем в 0,1 % случаев, чаще всего у подростков от 13 до 18 лет.
Причины возникновения
Над причинами этой болезни до сих пор бьются лучшие умы медицины. Предположительно, есть несколько факторов:
- нарушения иммунной системы;
- генетика;
- инфекции разного рода, вирусы, бактерии.

Как проявляется
То, как начинается болезнь Крона у детей, может напоминать отравление несвежими продуктами. Одним из первых симптомов является продолжительная диарея. Кроме частых позывов, в массах кала могут наблюдаться слизь, сгустки крови. Ребёнок при этом испытывает боль в области живота, которая постепенно нарастает, появляясь приступами.
Остальные симптомы:
- общая слабость;
- необъяснимое снижение веса;
- метеоризм;
- рвотные позывы
- тяжесть в районе солнечного сплетения;
- жар;
- ломота мышц и суставов;
- задержка развития.

Обследования и анализы
Первое, что нужно для диагностики, — это лабораторные исследования. Ребёнок сдаёт анализы крови и обязательно — кала. Результаты могут указать на причину диареи, подтвердить или опровергнуть воспалительный процесс, нехватку тех или иных веществ.
- рентгенография;
- ирригоскопия;
- ректороманоскопия;
- биопсия;
- колоноскопия;
- эндоскопия;
- томография;
- УЗИ;
- гидро-МРТ кишечника;
- гистологические исследования.
Лечение и терапия
Для лечения применяют фармацевтические препараты:
- антибиотики (при кишечных осложнениях);
- иммунодепрессанты (поддерживающая терапия);
- ферменты и витамины;
- аминосалицилаты;
- кортикостероиды (противовоспалительное действие);
- высокомолекулярные смеси (корректировка питания).
В случае серьёзных осложнений, выявления патогенных бактерий применяются антибиотики, одновременно с этим пациент соблюдает специальную диету, с приёмом смесей, направленных на нормализацию пищеварения.
Данная диета исключает употребление молочных и колбасных изделий, мучного и сладкого в особо тяжких случаях (в более лёгкой форме болезни употребление сводится к минимуму). Поскольку недуг у детей характеризуется нехваткой необходимых для нормального развития веществ, показан приём поливитаминных комплексов.

Если при диагностике выявлены изменения в тонком кишечнике, пациенту прописывают кортикостероиды местного действия. При сопутствующих осложнениях (стоматологических, кожных) проводится соответствующая терапия в комплексе с основным лечением. Чтобы не перегружать организм маленького пациента, используют биологические препараты.
Вмешательство хирургов обязательно, если присутствуют свищи, абсцессы или непроходимость кишечника. Резекцию проводят максимально щадящим образом. Послеоперационный период включает приём антибиотиков и кортикостероидов.
Прогноз
Прогноз для детей неутешительный, заболевание носит хронический характер. Есть длительные ремиссии, но в целом проблема не исчезает. Тяжесть состояния зависит от своевременности лечения и методов, применявшихся при этом. При тяжёлых ситуациях данный недуг может спровоцировать развитие абсцессов, внутренних кровотечений, перитонита, сильную деформацию толстой кишки и прочие осложнения.
Профилактические мероприятия
Поскольку нет чёткого представления о причинах, провоцирующих заболевание, то и профилактические меры могут быть направлены не на предупреждение недуга, а на предупреждение его рецидивов. Среди общепринятых мер выделяют следующие:
- ограничение нагрузок (занятий спортом);
- полноценный отдых, включая нормальный сон;
- своевременное лечение инфекций;
- питание должно быть диетическим (лечебным);
- режим питания рекомендуется обсудить с лечащим врачом.






 Наталья Блинова
Наталья Блинова