Эхокардиография сердца: что показывает, можно ли делать беременным
 Одним из наиболее распространенных методов исследования работоспособности сердца, а также оценки состояния его отдельных составляющих является эхокардиография, или ультразвуковое исследование. Это определение включает 3 основных компонента, которые точно передают механизм выполнения задач аппаратом: «эхо» — «отголосок», «кардио» — «сердце», а «графо» — «изображать». Именно эта процедура позволяет быстро и сравнительно легко оценить отдельные аспекты работы сердца человека.
Одним из наиболее распространенных методов исследования работоспособности сердца, а также оценки состояния его отдельных составляющих является эхокардиография, или ультразвуковое исследование. Это определение включает 3 основных компонента, которые точно передают механизм выполнения задач аппаратом: «эхо» — «отголосок», «кардио» — «сердце», а «графо» — «изображать». Именно эта процедура позволяет быстро и сравнительно легко оценить отдельные аспекты работы сердца человека.
Что позволяет выявить?
Эхокардиография осуществляется для практически всех групп людей с целью своевременного обнаружения сбоев в работе сердца и других сопровождающих структур. Также ультразвуковое исследование проводится в превентивных целях для диагностики, преждевременного выявления любых нарушений в сердечном механизме.
Эксперты медицинской сферы определяют эхокариографию как неинвазивное исследование с помощью ультразвуковых волн, которые не слышны человеческому уху.
Основным функциональным элементом этого устройства является датчик, производящий волны необходимой частоты и занимающийся их обратным приемом.
После этой операции полученные сигналы преобразуются в электрические, передаются на компьютерное устройство и отображаются на экране в соответствующей форме с помощью специального программного обеспечения.

Эхокардиография отвечает за достоверное вычисление и предоставление указанных ниже характеристик сердечного органа, работы его и сопровождающих структур:
- форма и параметры органа;
- состояние стенок (толщина, целостность и др.);
- показатели размеров составных частей органа (предсердий, желудочков);
- интенсивность сокращения сердечной мышцы;
- качественные характеристики работы клапанов;
- состояние сосудов, легочной артерии и аорты;
- правильность и соответствие процесса кровообращения установленным параметрам.
Направление на ЭхоКГ выдает кардиолог или лечащий врач (терапевт). Возможным является также выявление патологий во время рентгенографии туловища пациента. После этой процедуры необходимо пройти диагностику с применением ультразвука.

Наиболее общими патологиями, которые позволяет выявить эхокардиография, являются различные вредоносные образования (тромбы, новообразования), сбои в функциональных операциях сердца (гидроперикард, нарушения кровообращения), а также изменения трудоспособности отдельных сердечных элементов (разнообразные пороки, износ клапанов и др.).
Наиболее распространенным методом осуществления ультразвукового исследования сердечной работы является трансторакальная эхокардиография, которая проводится через грудную клетку. Существуют 2 основных подвида: одномерная или двухмерная.
Одномерная ЭхоКГ позволяет получить данные в четком изображении графической информации, которая подлежит анализу. Такой способ позволяет точно установить размеры желудочков и предсердий, а также сделать выводы относительно правильности их функционирования.

Двухмерная ультразвуковая диагностика позволяет получить серо-белое изображение органа, что не только делает процесс оценки состояния органа более легким (благодаря качественной визуализации объекта исследования), но и предоставляет возможность точно установить размеры, толщину стенок и объем отдельных камер.
Существует также отдельный подвид исследования — это допплер-эхокардиография, которая помогает точно определить показатели кровоснабжения органа (направление движения, скорость и выраженность), что очень важно для предотвращения более серьезных нарушений работы сердца, а также выявления правильности работы клапанов.
Стоит отметить, что допплер-исследование производится исключительно в сочетании с одномерной или двухмерной ЭхоКГ.
Выделяют также контрастную ЭхоКГ — для обследования внутреннего устройства сердечного органа с помощью специального контрастного вещества.
Чтобы определить скрытые патологии сердца, применяется стресс-эхоКГ, которая включает дополнительные физические нагрузки в процессе исследования.
Существуют обстоятельства, при которых произвести трансторакальную эхокардиографию не является возможным (нарушение устройства грудной клетки, ожирение и др.). В таком случае применяют чреспищеводную эхокардиографию (ЧП-ЭхоКГ).
Можно ли делать УЗИ сердца при беременности?
Ультразвуковое обследование сердечного органа является полностью безвредной процедурой без каких-либо противопоказаний.
Поскольку аппарат, как и сама процедура, не несет никаких облучений, болезненных последствий, побочных эффектов, то и любое применение его для диагностики здоровья сердца полностью оправдано.
Стоит отметить, что женщинам во время беременности предлагают провести эхокардиографию при повышении содержания сахара в крови или если кто-то из близких родных имел порок сердца.
Также к услугам ЭхоКГ обращаются, если у беременной были выявлены высокие титры антител к краснухе, если она перенесла эту болезнь, и в результате приёма определенных лекарств.
Иногда электрокардиографию делают плоду ещё в утробе матери для определения возможностей появления пороков. Чаще всего это происходит в период с 18-й до 22-й недель беременности. Никаких противопоказаний к УЗИ сердца для беременных не отмечается.
Когда назначают?
Сотрудники медицинской сферы указывают, что частые головные боли, обмороки, сбои в работе сердца и сопутствующих систем, неприятные ощущения в загрудинном участке тела человека являются поводом для назначения и прохождения эхокардиографии.
Также рекомендуется проходить периодическое ультразвуковое исследование работы сердца людям с неустойчивым психоэмоциональным состоянием и особам с тяжелыми периодическими физическими нагрузками (спортсменам, работникам строительной сферы и др.).
Проводить УЗИ сердечного органа безотлагательно нужно в следующих случаях:
- если врач устанавливает предпосылки к пороку;
- в случае существования порока органа у близких родственников;
- при частом ускоренном сердцебиении;
- после инфаркта миокарда;
- при нарушении толщины стенок сердечных отделов;
- любые указания на злокачественные образования в сердечном органе;
- кардиомиопатия;
- проверка аневризмы.
Для посещения эхокардиографии сердца необходимо получить направление у терапевта или кардиолога.

Нужна ли дополнительная подготовка к обследованию
Никакой подготовки к прохождению эхокардиографии не требуется. Единственным случаем, когда может потребоваться предварительная подготовка, является применение чреспищеводного метода исследования. Тогда необходимо воздержатся от приема пищи на протяжении 5 часов до начала обследования.
Как проходит обследование
Эхокардиография не имеет сложностей ни для пациента, ни для специалиста. Главное, что должен сделать пациент, — это освободить верхний участок тела от одежды, чтобы осматривающий врач имел свободный доступ к месту проведения осмотра.
С целью получения точных данных и предельной визуализации органа и всех его составляющих пациенту необходимо расположиться на левом боку — тогда можно получить четкие изображения всех 4 камер сердца.
После этого врач наносит специальный гель на область сердца для увеличения проходимости ультразвуковых волн в тканевые оболочки органа.
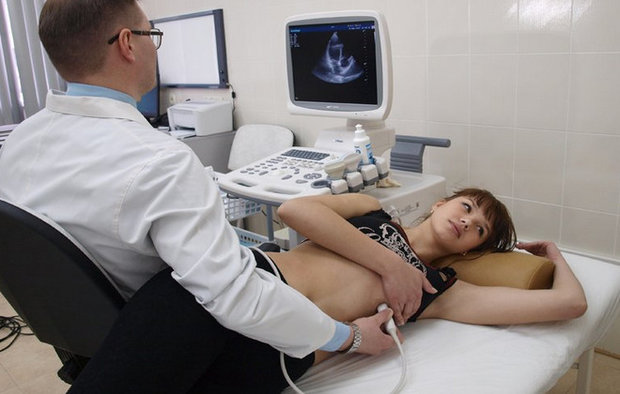
Датчик в ручном режиме устанавливается на участке сердца под разными углами (в разных позициях на грудной клетке пациента), в то время как компьютер с помощью специального программного обеспечения производит расшифровку полученных электронных сигналов и в преобразованном виде выводит информацию на монитор.
Цена этой диагностики напрямую зависит от расположения клиники, профессиональности врача, технологического уровня аппаратуры и выбранного метода исследования.
Общая длительность процедуры, в общих случаях, не превышает 45 минут, а необходимая информация для анализа в виде протокола предоставляется сразу после окончания исследования.

В некоторых случаях стандартный метод проведения ультразвукового исследования сердца является недоступным из-за:
- чрезмерного превышения нормы массы тела;
- любых нарушений нормальной формы грудной клетки пациента;
- плохой подготовленности врача;
- несоответствия состояния аппаратуры получению необходимых показателей.
В таких случаях осуществляют чреспищеводную эхокардиографию, так как волны не могут нормально преодолевать несвойственные организму акустические преграды. При применении этого метода датчик вводят через пищевод, который приближен к левому предсердию.
Это позволяет более точно просматривать наиболее незначительные элементы органа. Противопоказанием к применению этого метода выступают любые проблемы с пищеводом пациента (кровотечения, воспалительные процессы и др.).
ЭхоКГ производится как в государственных, так и частных (коммерческих) учреждениях (поликлиниках).
Некоторые методы проведения УЗИ сердечного органа невозможно произвести в государственном учреждении, поэтому лучше заранее найти наиболее соответствующее требованиям коммерческое учреждение здравоохранения с хорошей репутацией и наиболее полным списком эхокардиографии сердца.
Нормы и расшифровка результатов
После осуществления эхокардиографии полученные данные следует тщательно проанализировать. Полный и наиболее точный анализ может произвести только кардиолог.
Самостоятельно можно произвести лишь примерное изучение протокола, так как окончательные результаты сильно зависят от целей исследования, возраста пациента, а также его состояния.
 Но существует целый ряд обязательных показателей, указывающих на строение и функции сердца и его отдельных структур:
Но существует целый ряд обязательных показателей, указывающих на строение и функции сердца и его отдельных структур:
- размеры левого и правого желудочков, а также перегородки;
- параметры предсердий;
- показатели дееспособности перикарда;
- оценка работы клапанов.
Относительно параметров левого и правого желудочков вычисляют следующий набор показателей:
- вес миокарда (136–181 г — нормальное состояние для мужчин, а 94–140 г — для женщин);
- индекс массы миокарда ЛЖ (70–93 г/кв. м для мужчин, 70–81 г/кв. м для женщин);
- кубичный размер ЛЖ в покое (64–194 мл для мужчин, 58–135 мл для женщин);
- толщина стенки вне сокращения сердечной мышцы (1,1 см);
- продукт выброса (не менее 54–60 %);
- объем биения (62–100 мл).
Для правого желудочка необходимо, чтобы стенка была толщиной 5 мм, индекс размера составлял от 0,74 до 1,24 см/кв. м, а сам размер желудочка в состоянии покоя был в пределах от 0,76 до 1,1 см.
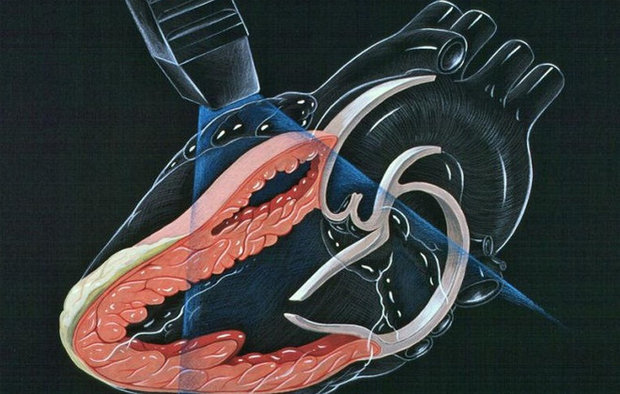
 В отношении клапанов отклонение от нормы может говорить либо о стенозе, либо о недостаточности. Стеноз — это уменьшение размера отверстия клапана, при котором возникают трудности в процессе прокачивания крови. Недостаточность является обратным процессом, когда клапаны препятствуют обратному току крови.
В отношении клапанов отклонение от нормы может говорить либо о стенозе, либо о недостаточности. Стеноз — это уменьшение размера отверстия клапана, при котором возникают трудности в процессе прокачивания крови. Недостаточность является обратным процессом, когда клапаны препятствуют обратному току крови.
Перикард может обладать патологией под названием «перикардит». Это означает чрезмерное увеличение объема жидкости или образования соединений сердца с околосердечной сумкой. Норма составляет объем в диапазоне 11–32 мл.
К диагностике работы сердца нужно относиться крайне внимательно, так как любое нарушение в работе этого органа может иметь летальный исход для человека. Поэтому кардиологи рекомендуют периодически проводить эхокардиографию для предотвращения любых нарушений в работе сердечно-сосудистой системы.





 Наталья Блинова
Наталья Блинова