Как происходит процедура ЭКО: подробно
 Для пар, столкнувшихся с невозможностью естественного зачатия, ЭКО нередко является самым доступным способом получить желанного малыша. Если мужчина и женщина решаются на такую дорогостоящую, сложную, высокотехнологичную процедуру, они должны знать, какие этапы им предстоит пройти. Процедура ЭКО является строго последовательной, и от правильного выполнения каждого этапа во многом зависит успешный исход.
Для пар, столкнувшихся с невозможностью естественного зачатия, ЭКО нередко является самым доступным способом получить желанного малыша. Если мужчина и женщина решаются на такую дорогостоящую, сложную, высокотехнологичную процедуру, они должны знать, какие этапы им предстоит пройти. Процедура ЭКО является строго последовательной, и от правильного выполнения каждого этапа во многом зависит успешный исход.
Что такое процедура ЭКО
Экстракорпоральное оплодотворение (от лат. extra — вне, corpus — тело), сокращённо ЭКО — это метод искусственного зачатия, при котором оплодотворение яйцеклетки происходит не в естественной среде (внутри женского тела), а в пробирке эмбриолога.
Для этого нужно получить от женщины определённое количество яйцеклеток, а от мужчины — сперму. Далее эмбрион инкубируется до 5 суток и переносится в матку, после чего прикрепляется там и (в случае успешного исхода) развивается дальше.
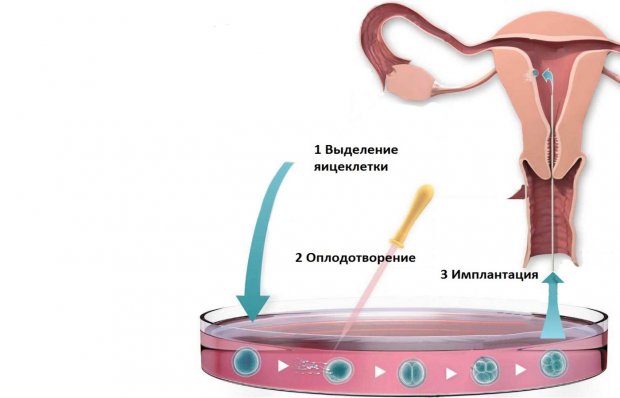
В каких случаях делают
Существует ряд патологических состояний, которые снижают репродуктивную функцию женщины и/или мужчины, в результате чего естественное зачатие становится невозможным, так что требуется искусственное.
Прямыми показаниями для проведения ЭКО у женщин являются:
- Трубно-перитонеальное бесплодие. Является причиной бесплодия в 1/2 случаев и самым частым показанием к проведению ЭКО. Включает различные нарушения функционирования/строения маточных труб (спаечные процессы, непроходимость, нарушение сократимости стенок, удаление).
- Бесплодие неясного генеза (особенно при неэффективности других проведённых методов лечения).
- Ановуляция и недостаточность лютеиновой фазы. Данный фактор также именуется эндокринным бесплодием.
- Эндометриоз (особенно при тяжёлой форме болезни и при неэффективности хирургического лечения).
- Синдром поликистозных яичников (ЭКО применяется при неэффективности всех методов лечения).
- Иммунологическое бесплодие (выработка антител на мужскую сперму).
- Возраст пациентки. Женщины позднего детородного возраста нередко хотят ощутить радость материнства, но из-за возрастных изменений наступают проблемы с овуляцией и созреванием яйцеклеток. В данном случае можно получить ооциты при помощи гормонотерапии, а затем провести ЭКО.

В таком случае ЭКО может проводиться по следующим показаниям:
- Патологии спермы. Включает чрезмерно малое или большое количество спермы, неподвижность или низкую скорость сперматозоидов, преобладание нежизнеспособных клеток над здоровыми, низкую концентрацию половых клеток в эякуляте и прочие патологические изменения.
- Варикоцеле. Недуг является причиной мужского бесплодия в 40% случаев. При отсутствии эффекта от консервативного и хирургического лечения, показано экстракорпоральное оплодотворение.
С её помощью можно обследовать все пары хромосом и исключить наличие опасных хромосомных аномалий и заболеваний (синдромы Дауна, Тернера и пр., наследственные болезни крови, ЦНС, мышечную дистрофию и другие опасные недуги).

Противопоказания
Ввиду повышенной сложности данной процедуры, существует не меньший список противопоказаний для её проведения:
- Аллергия у женщины на препараты, применяемые на весь период процедуры.
- Аномалии и анатомические дефекты матки, при которых имплантация зародыша и вынашивание невозможны в принципе.
- Онкологические заболевания, в том числе опухоли яичников.
- Системные (аутоиммунные) заболевания.
- Психические заболевания.
- Воспалительные недуги.
Как проходит сама процедура: этапы от начала до конца
Многие пары задаются вопросом о том, как происходит процедура ЭКО, сколько этапов она включает и в чём заключается каждый из них. Довольно сложно указать этапы проведения ЭКО по дням, так как для каждой конкретной женщины длительность некоторых этапов будет строго индивидуальна (например, подготовительный этап и период созревания фолликулов). Но всё же есть ряд действий, которые следуют строго одно за другим.
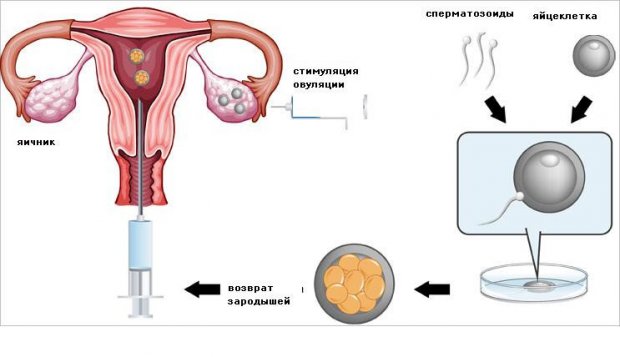
Подготовка, анализы, стимуляция овуляции, забор спермы
Подготовительный этап может занять до 2–3 месяцев. Основная задача данного этапа — оценить общее состояние здоровья женщины и партнёра, определить возможность/невозможность проведения ЭКО и шансы на успех.
Подготовка у женщин включает такие процедуры:
- Исследование овариального резерва. Можно определить по результатам анализов гормонов ФСГ, АМГ.
- Мазок на микрофлору.
- Анализы на инфекционные заболевания.
- Исследование гормонального фона. Включает сдачу таких гормонов: ФСГ, ЛГ, эстрадиол (все на 3–4 день м. ц.), гормоны щитовидной железы и пролактин (в любой день).
- УЗИ органов малого таза. Рекомендуется делать дважды в разные периоды цикла для оценки состояния яичников, толщины слизистой матки.
Подготовка для партнёра заключается в проведении следующих обязательных анализов:
- Спермограмма. Позволяет определить качество спермы, фертильность мужчины. От результатов зависит метод проведения ЭКО.
- Мазок уретры. Позволяет исключить множество заболеваний, которые также могут быть причиной бесплодия.
 Перед сдачей спермы за 3–4 дня нужно воздержаться от половой жизни, не посещать бани и сауны, отказаться от приёма снотворных, седативных препаратов.
Перед сдачей спермы за 3–4 дня нужно воздержаться от половой жизни, не посещать бани и сауны, отказаться от приёма снотворных, седативных препаратов.
Сама подготовка к искусственному оплодотворению подразумевает соблюдение простых правил здорового образа жизни для обоих супругов:
- отказ от алкоголя и никотина;
- сбалансированное питание;
- умеренная физическая активность;
- ограничение стрессов.
Обычно применяются такие препараты:
- на основе ФСГ (Пурегон);
- аналог гонадолиберина (Оргалутран);
- ХГЧ (Прегнил).
 Сбор спермы у мужчины может проводиться как непосредственно перед процедурой оплодотворения, так и заранее. В последнем случае семенная жидкость подлежит криоконсервации.
Сбор спермы у мужчины может проводиться как непосредственно перед процедурой оплодотворения, так и заранее. В последнем случае семенная жидкость подлежит криоконсервации.
Отслеживание роста фолликулов
После применения гормональной терапии начинается мониторинг роста фолликулов. В зависимости от выбранного протокола ЭКО (длинный или короткий) отслеживание может занять различное время.
- При длинном протоколе приём препаратов продолжается 3–4 недели — за это время женщина сдаёт кровь на уровень эстрадиола, при помощи УЗИ оцениваются толщина эндометрия и размер яичников. Как только размер достигает 18–20 мм, можно проводить забор яйцеклеток.
- При коротком протоколе длительностью 1–12 суток сохраняется аналогичный принцип. Так же проводится гормональная стимуляция и подавление овуляции, оценка роста фолликулов происходит посредством ультразвукового исследования. По результатам УЗИ назначается день пункции и сбора яйцеклеток.
Отбор яйцеклеток
Отбор половых клеток является инвазивной процедурой, для которой женщину помещают под кратковременный общий наркоз. Хотя это и малое хирургическое вмешательство, но риск осложнений всё же есть, поэтому проведение пункции для забора яйцеклеток требует большого профессионализма от врача.
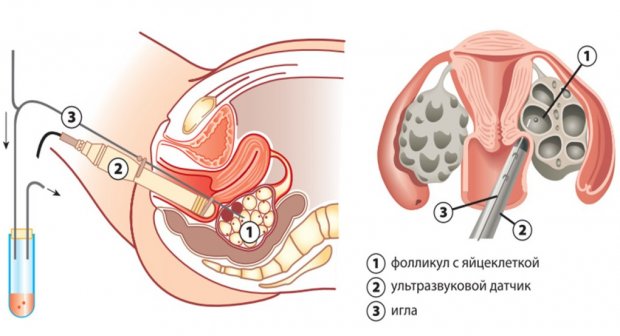 Длительность всего процесса не превышает 30 минут, а после 2–3 часов пациентка уже может быть свободна.
Длительность всего процесса не превышает 30 минут, а после 2–3 часов пациентка уже может быть свободна.
- Женщине вводится наркоз.
- Во влагалище вводится трансвагинальный ультразвуковой датчик для визуализации крупных и средних фолликулов.
- Поочерёдно в каждый выбранный фолликул вводится тонкая игла и при помощи аспирации извлекается яйцеклетка.
Процесс оплодотворения
Оплодотворение происходит in vitro (то есть вне живого тела, в пробирке), через 4–6 часов после отбора яйцеклеток. Предварительно сперма супруга промывается от семенной жидкости, из всех сперматозоидов отбираются самые подвижные и лишённые дефектов, которые и используются для оплодотворения.
Оно может происходить как при подселении определённого количества сперматозоидов в пробирку, так и при непосредственном введении одного из них в яйцеклетку при помощи тонкой иглы.
Этот метод называется ИКСИ и применяется при полной неподвижности или низкой подвижности мужских половых клеток. При использовании ИКСИ в сочетании с традиционным способом ЭКО количество успешных зачатий и родов одинаковое.
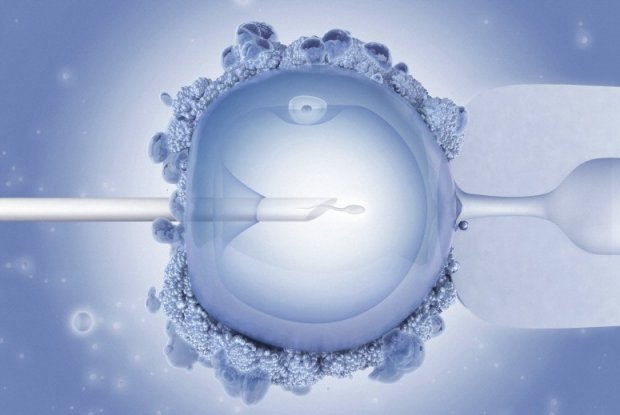 Для формирования зиготы (слияния сперматозоида и яйцеклетки) требуется несколько часов. Чтобы данный процесс произошёл, половые клетки помещают в инкубатор, условия которого максимально соответствуют таковым внутри фаллопиевых труб. Для этого внутри инкубатора постоянно контролируются температура, влажность и уровень углекислоты.
Для формирования зиготы (слияния сперматозоида и яйцеклетки) требуется несколько часов. Чтобы данный процесс произошёл, половые клетки помещают в инкубатор, условия которого максимально соответствуют таковым внутри фаллопиевых труб. Для этого внутри инкубатора постоянно контролируются температура, влажность и уровень углекислоты.
Выращивание эмбрионов в пробирке
В инкубаторе зигота начинается делиться уже в первые сутки после формирования. Чем выше качество половых клеток, тем быстрее будет происходить деление. Эмбриолог оценивает успешность оплодотворения, отбирает аномальный материал, оценивает эмбрионы по форме, размеру и фрагментации клеток.
Через 3 суток эмбрион уже состоит из 10 клеток. В это время активируется собственный геном зародыша; если это происходит успешно и своевременно, культивация продолжается, в противном случае развитие эмбриона останавливается.
При этом практически невозможно узнать причину остановки развития: неблагоприятные условия среды выращивания или генетические дефекты. Из 100% оплодотворённых яйцеклеток к окончанию культивирования и моменту переноса в матку доживает лишь 40%, но бывают случаи с намного более низкими показателями.
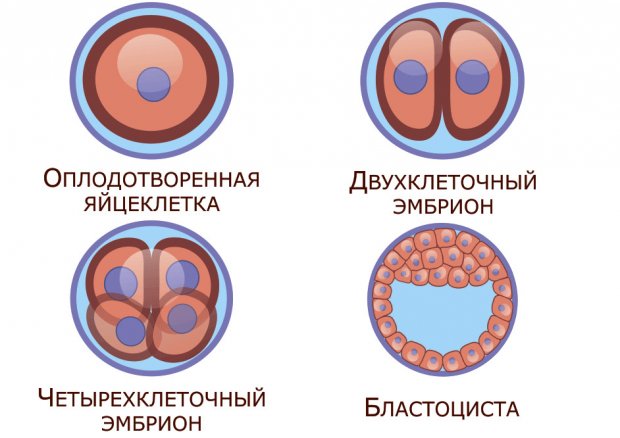 Если всё прошло успешно, на 5-й день происходит дифференциация клеток на две группы: из первых будет непосредственно формироваться плод, из вторых — плацента. В этом возрасте эмбрион имеет самые большие шансы для успешного закрепления на стенке матки, поэтому перенос в полость происходит именно на 5–6 сутки от формирования зародыша.
Если всё прошло успешно, на 5-й день происходит дифференциация клеток на две группы: из первых будет непосредственно формироваться плод, из вторых — плацента. В этом возрасте эмбрион имеет самые большие шансы для успешного закрепления на стенке матки, поэтому перенос в полость происходит именно на 5–6 сутки от формирования зародыша.
Перенос эмбриона в полость матки
Данный этап является очень ответственным, поэтому стоит рассмотреть пошагово его детальное описание. Сама процедура является довольно быстрой (не более 20 минут), но может быть дискомфортной для женщины. Обезболивание не применяется.
- За 1–2 часа до процедуры нужно выпить 0,5 л воды для наполнения мочевого пузыря и лучшей визуализации при УЗИ.
- Процедура осуществляется при использовании вагинального зеркала и катетера (инструмент наподобие шприца с тонкой трубочкой на конце).
- Через влагалище и шейку эмбрион помещается в полость матки вместе с питательной средой.
- После процедуры рекомендовано полежать в течение 1 часа, далее пациентка может быть свободна.
- Первые 2–3 дня после переноса нужно соблюдать постельный режим.
- Исключить физические нагрузки: нельзя долго оставаться в одном положении, много сидеть, наклоняться, поднимать большой вес.
- Воздержаться от интимной близости на 3–4 недели.
- Не перегреваться на солнце, отложить посещение бань и саун, не загорать.
- Избегать купания в бассейнах и открытых водоёмах.
- Не переохлаждаться.
- Прекратить посещения мест скопления людей (для профилактики инфекций).
Тест на беременность
Имплантация зародыша происходит обычно с 6 по 10 день после переноса в полость матки, однако тест на беременность рекомендуется делать не раньше, чем через 15 дней для достоверного результата. Можно использовать обычный аптечный тест или сдать анализ крови на уровень ХГЧ (даёт более точный результат и помогает определить точное время прикрепления).
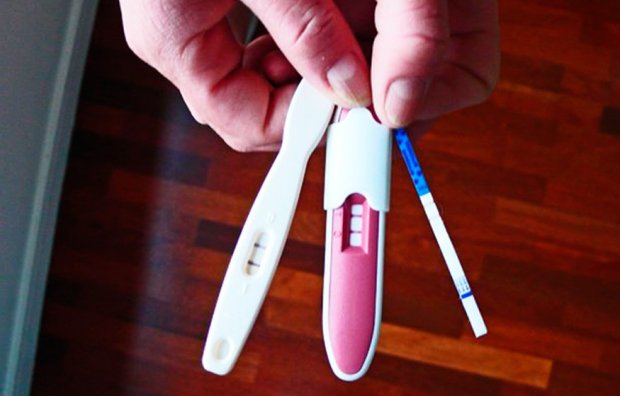 В этом двухнедельном промежутке у женщины могут наблюдаться коричневые мажущие выделения. Многие пациентки, ошибочно приняв их за месячные и неудачную процедуру ЭКО, прекращают приём гормональных препаратов, без которых успешная имплантация невозможна. Надо помнить — так поступать категорически нельзя.
В этом двухнедельном промежутке у женщины могут наблюдаться коричневые мажущие выделения. Многие пациентки, ошибочно приняв их за месячные и неудачную процедуру ЭКО, прекращают приём гормональных препаратов, без которых успешная имплантация невозможна. Надо помнить — так поступать категорически нельзя.
Ответы на вопросы пользователей
Мы рассмотрели все этапы процедуры в деталях, но зачастую на этом вопросы пациенток не заканчивается. Далее рассмотрим ответы на самые наиболее часто задаваемые вопросы.
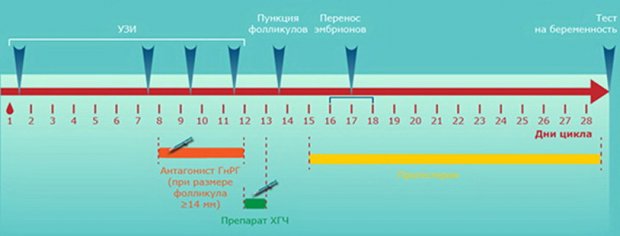
На какой день цикла делают ЭКО
ЭКО — это длительная и многоэтапная процедура. Если имеется в виду именно перенос зародыша в полость матки, то он осуществляется в среднем на 17 день менструального цикла (в том числе при протоколе естественного цикла и использовании донорской яйцеклетки).
Сколько длится процедура по времени
Другой часто встречаемый от женщин вопрос, — сколько дней занимает ЭКО. Длительность всего процесса экстракорпорального оплодотворения может варьироваться от нескольких недель до нескольких месяцев в зависимости от выбранного протокола. Он, в свою очередь, определяется по многим факторам (гормональный фон, резерв яичников, возраст, масса тела и прочие).
Средняя длительность каждого этапа:
- Обследование партнёров, сдача анализов — 1–3 месяца.
- Стимуляция фолликулов и отслеживание их роста — от 10 суток до 3 месяцев.
- Забор яйцеклеток — 30 минут.
- Оплодотворение — до 24 часов.
- Выращивание эмбрионов — до 5–6 суток.
- Перенос в полость матки — 20 минут.
- Имплантация — 6–10 суток.
Как часто можно делать
Если имеется в виду временной промежуток между неудачными попытками ЭКО, то он определяется лечащим врачом строго индивидуально в зависимости от причины неудачной попытки. Часто процедуру начинают уже на следующий цикл, но иногда между программами должно пройти 2–3 цикла.
 Если же речь идёт о допустимом количестве ЭКО, то максимально допустимого количества процедур нет. Эта методика является относительно безопасной для здоровья, поэтому может проводиться большое количество попыток.
Если же речь идёт о допустимом количестве ЭКО, то максимально допустимого количества процедур нет. Эта методика является относительно безопасной для здоровья, поэтому может проводиться большое количество попыток.
Однако стоит иметь в виду, что с возрастом качество и количество яйцеклеток стремительно падает, поэтому успешность ЭКО (если не использовать донорский материал) многократно снижается.
Большинство программ ЭКО включают 3 попытки — в данном случае успешность процедуры (то есть зачатие и рождение здорового малыша) составляет 35%. После 6 попыток ЭКО рождение малыша происходит у 65% пар. Но большинство репродуктологов склоняются к тому, что большее количество попыток искусственного оплодотворения нерационально, так как шансы только падают.
Немаловажной является финансовая сторона вопроса, учитывая дороговизну как самого метода, так и множества сопутствующих процедур и анализов. Также стоит обязательно учитывать психологическое и моральное состояние женщины, ведь она может очень тяжело переносить процедуру.
Болезненна ли процедура ЭКО
Выраженные болезненные ощущения при переносе эмбриона в матку не должны наблюдаться. Для многих пациенток этот этап вообще является безболезненным, другие же отмечают неприятные, дискомфортные ощущения. Также после этапа переноса и этапа пункции могут наблюдаться еле ощутимые ноющие боли. Сама же процедура забора половых клеток проводится под общим наркозом, поэтому женщина боли не чувствует.

Делают ли одиноким женщинам
Женщина без официального партнёра имеет полное юридическое право участвовать в программе ЭКО. Если у неё нет полового партнёра, будет использована донорская сперма.
В данном случае процедура будет чуть дороже, так как сперму придётся оплатить, однако можно будет не переживать за качество семенного материала — в качестве доноров отбираются исключительно здоровые (физически и психически) мужчины молодого возраста с хорошим генотипом.
Также можно не опасаться огласки — донор никогда не узнает о женщине и ребёнке, как и она не сможет узнать его личность. По этой же причине донор не будет иметь никаких прав на дитя.
Таким образом, надо заранее готовиться к тому, что процедура оплодотворения в пробирке сложна и многоэтапна. Но при тщательном соблюдении всех рекомендаций врача успех вполне вероятен. А в случае неудачной попытки можно вскоре повторить процедуру.
Правда и мифы про ЭКО: видео






 3
3
 Kristina Mishina
2018-12-12
Kristina Mishina
2018-12-12
 Стася Лапшенова
2018-10-08
Стася Лапшенова
2018-10-08
 Елизавета Рубчинская
2018-09-22
Елизавета Рубчинская
2018-09-22
 Наталья Блинова
Наталья Блинова