Чем опасна ветрянка для беременных
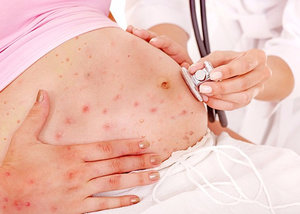 В преддверии родов на имунную систему будущей матери ложится двойная нагрузка. Неудивительно, что состоянию здоровья в это время уделяют особое внимание. Но есть немало коварных вирусных болезней, которые способны дополнительно ослабить организм.
В преддверии родов на имунную систему будущей матери ложится двойная нагрузка. Неудивительно, что состоянию здоровья в это время уделяют особое внимание. Но есть немало коварных вирусных болезней, которые способны дополнительно ослабить организм.
Рассмотрим, чем опасна одна из таких хворей — ветрянка, и как с ней бороться во время беременности.
Что за болезнь и пути заражения
Возбудителем ветряной оспы является вирус Варицелла-Зостер из группы герпеса.
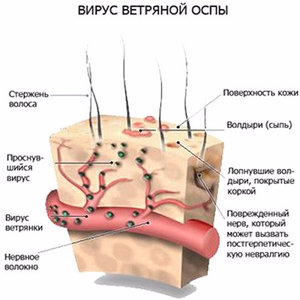
Своеобразным «щитом» возбудителя выступают пузырьки с коркой. Эта форма сыпи доброкачественна и не наносит вреда ростковому слою эпидермиса. Заживает бесследно (конечно, если не расчесывать пузырьки).
Сам вирус попадает в организм воздушно-капельным путем — в ходе разговора с больным человеком, при чихании или кашле. Гораздо более редкими являются случаи, когда болезнь наступает вследствие попадания в дыхательную систему жидкости, выступившей из поврежденных пузырьков.
Попав на слизистые оболочки органов дыхания, возбудитель проникает в их эпителиальные клетки, после чего следует в кровь и через сосуды распространяется по всему организму, выходя на коже.
 Многие, стараясь понять, настолько опасна обычная ветрянка для беременных, задаются вопросом: а так ли уж велика вероятность ее возникновения у ребенка? Спешим успокоить: вероятность внутриутробного заражения невелика, но осторожность все же не помешает.
Многие, стараясь понять, настолько опасна обычная ветрянка для беременных, задаются вопросом: а так ли уж велика вероятность ее возникновения у ребенка? Спешим успокоить: вероятность внутриутробного заражения невелика, но осторожность все же не помешает.
Принято считать, что ветряная оспа — это детская хворь, которая редко наступает в зрелом возрасте. Статистика подтверждает, что около 90% людей перенесли ее в малом возрасте. А вот оставшимся 10%, в число которых могут попасть и роженицы, нужно быть настороже.
Инкубационный период
Его длительность зависит от возраста и состояния здоровья женщины. В возрасте до 30 лет данная цифра не превышает 17 суток, хотя чаще всего «укладываются» в две недели.
У более старших женщин первые симптомы могут проявиться и через 3 недели, хотя стандартным сроком считаются 11-14 суток. Здесь делается поправка на некоторое ослабление организма, которое присутствует перед родами.
Выждав этот период, вирус начинает выдавать себя характерными признаками, которые знакомы почти всем.
Симптомы
Их не так уж и много, но знать о них необходимо. Это позволит сразу же приступить к лечению.
Наиболее типичными проявлениями считаются:
- Внезапное и длительное (1-2 суток) повышение температуры на фоне общей слабости и повышенной сонливости. Такое состояние называется продромальным периодом, который предшествует появлению сыпи.
- Потеря аппетита.
- Интенсивные головные боли.
- Озноб.
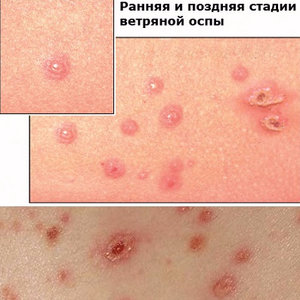
После этого появляются частые высыпания, вызывающие зуд. Небольшие пятнышки (3–4 мм в диаметре) постепенно мутируют до полостей-везикул, заполненных жидкостью. Температура при этом может и не спадать, а новые точки появляются в течение 7–10 суток, после чего усыхают и берутся корочкой. Через пару недель они отпадают сами собой.
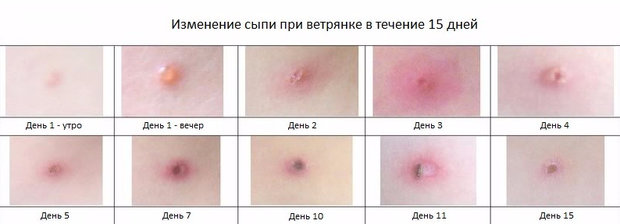 Об этих признаках знают все. Да и о более тяжелом протекании болезни у взрослых наслышаны многие. В этом плане чаще всего упоминаются более массовые высыпания и температура, которую трудно сбить.
Об этих признаках знают все. Да и о более тяжелом протекании болезни у взрослых наслышаны многие. В этом плане чаще всего упоминаются более массовые высыпания и температура, которую трудно сбить.
Беременным же приходится еще труднее: снижение уровня иммунитета может привести к атипичному ходу заболевания.
Эти вариации довольно опасны:
- Геморрагический тип, при котором везикулы заполняются кровяными примесями. Среди фоновых симптомов выделяют частые носовые кровотечения и отхаркивание кровью. Не исключена и рвота с кровяными фрагментами.
- Гангренозная вариация. Возле стандартной сыпи появляются участки, покрытые коркой. После схода пузырьков их сменяет обширная язва.
- Генерализованная форма. Здесь все усложняется сильной слабостью и слишком большой плотностью высыпаний. Отмечены случаи, когда они появлялись даже на стенках внутренних органов.
Коварство данного типа оспы кроется в риске осложнений, наиболее опасным из которых является пневмония герпетического типа.
 Ее довольно сложно вылечить, к тому же выздоровление занимает немало времени.
Ее довольно сложно вылечить, к тому же выздоровление занимает немало времени.
Вероятность ее появления высока — порядка 30%. Так что затягивать с лечением не стоит.
Можно ли болеть ветрянкой дважды
О разовом характере болезни известно всем. Все просто: переболев сызмальства, человек получает выработанные в организме антитела, которые защищают его от рецидива на всю оставшуюся жизнь. Для здоровой женщины, уже перенесшей подобную болячку, поводов для опасений нет.
Но у вирусологов имеется свой взгляд на проблему, сколько же раз в жизни люди болеют ветрянкой.
Дело в том, что вирус, вызывающий ветрянку, по совместительству является возбудителем опоясывающего лишая. При контакте с заболевшим человеком может произойти своего рода перезагрузка варицеллы в организме женщины. Лишай не особо опасен, тогда как слабость защитных механизмов может дать ветрянке второй шанс. К счастью, это случается нечасто.
 Такая вероятность возрастает, если у роженицы уже были проблемы с иммунитетом, которые успели перерасти в хроническую стадию. В таких случаях будущие мамы попадают в группу риска.
Такая вероятность возрастает, если у роженицы уже были проблемы с иммунитетом, которые успели перерасти в хроническую стадию. В таких случаях будущие мамы попадают в группу риска.
Отметим еще одну лазейку, которая может привести к рецидиву. Крайне редко, но все-таки бывает так, что антитела не обрабатывают вирус полностью, и он как бы засыпает в нервных клетках (ганглиях). При сбоях иммунитета начинается его активизация, хотя это большая редкость.
Обследования и анализы
В большинстве случаев диагностика не требуется — ярко выраженные симптомы не требуют дополнительных проб.
Но эти признаки могут оказаться смазанными, и сразу определить наличие ветряной оспы не получается. Тогда необходимо сдать кровь для серологического исследования. Такой анализ помогает определить наличие антител в организме или «поймать» вирус еще на стадии инкубации.
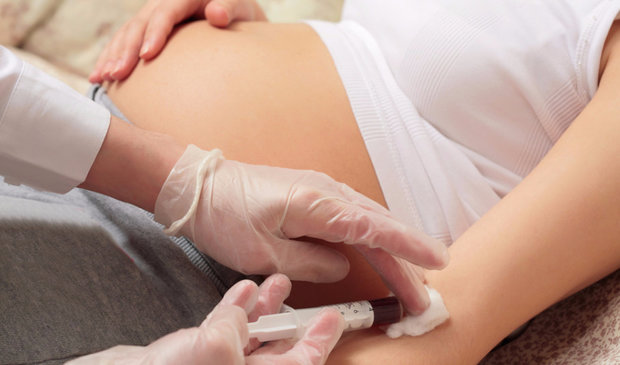 Перед визитом в клинику нужно подготовиться. К привычному принципу «сдача утром натощак» добавляются и такие требования:
Перед визитом в клинику нужно подготовиться. К привычному принципу «сдача утром натощак» добавляются и такие требования:
- непосредственно перед забором нельзя принимать лекарства. Если все же приходится их употреблять, то укажите, какие именно;
- за сутки до пробы исключают из меню сладкие или жирные продукты;
- также запрещены физические нагрузки, которые вызывают «бурление» крови.
Результат можно получить уже через 5–6 суток (день пробы не считается). В расшифровке указывают сокращения «ImG» или «IgМ» — это и есть антитела. Наличие первого типа указывает на болезнь, тогда как второе успокаивает – иммунитет остается стойким, опасности нет.
Практика показывает, что данные серологического анализа тоже могут оказаться неясными, и тогда назначается повторное обследование (но не ранее, чем через 5–7 дней).
Последствия
Врачи отмечают, что даже в случае заболевания основной удар принимает на себя организм матери, и ребенку практически ничего не угрожает. Звучит успокаивающе, но все же о возможных рисках для ребенка нужно знать всем роженицам.
 Немалое значение имеет срок, на который приходится течение болезни. Ветрянка на ранних сроках отмечается редко, и с ней беременность пересекается только в 0,4% случаев. Но уже в первом триместре осложнения могут оказаться самыми серьезными. Это связано с тем, что органы и ткани маленького человечка только закладываются, что делает их уязвимыми перед вирусом.
Немалое значение имеет срок, на который приходится течение болезни. Ветрянка на ранних сроках отмечается редко, и с ней беременность пересекается только в 0,4% случаев. Но уже в первом триместре осложнения могут оказаться самыми серьезными. Это связано с тем, что органы и ткани маленького человечка только закладываются, что делает их уязвимыми перед вирусом.
Да и плацента еще толком не сформировалась, что чревато такими проблемами:
- поражением тканей и основных систем организма. Особой опасности подвергается ЦНС;
- дисфункцией органов зрения;
- травмами рук и ног.
Совокупность этих нарушений может привести к гибели плода. Сложностей добавляет и тот факт, что последствия столь раннего заражения обнаруживаются только после УЗИ на 14–15 неделях.
 2-й триместр считается самым безопасным периодом проявления ветрянки при беременности. Плацента к этому моменту уже сформирована, и благодаря ей малыш защищен. Риск заражения практически нулевой.
2-й триместр считается самым безопасным периодом проявления ветрянки при беременности. Плацента к этому моменту уже сформирована, и благодаря ей малыш защищен. Риск заражения практически нулевой.
Третий триместр, наоборот, очень опасен для ребенка. Если мать заразилась в районе 36-й недели или позже, организм попросту не успеет покрыть потребность в антителах. Другими словами, чем ближе роды — тем больше проблем. Среди них наиболее опасны:
- Поражения слизистого слоя, что чревато врожденной оспой в генерализованной форме. Новорожденные очень тяжело ее переносят.
- Проявления кожных болезней (особенно язвы).
- Нарушение работы внутренних органов и ЦНС.
Можно ли сделать прививку против болезни
Врачи советуют обдумать вопрос о вакцинации еще при планировании беременности. Оптимальным временем для такой процедуры считаются 3 месяца до ее начала (при нижнем пределе в 1,5 месяца).
 Делать полноценную инъекцию беременным нельзя — это подтвердит любой иммунолог. Но если результаты анализов внушают некоторые опасения, и болезнь распространилась после 20 недели, может быть назначен укол специально подобранного иммуноглобулина.
Делать полноценную инъекцию беременным нельзя — это подтвердит любой иммунолог. Но если результаты анализов внушают некоторые опасения, и болезнь распространилась после 20 недели, может быть назначен укол специально подобранного иммуноглобулина.
Схема лечения
Если лечащий врач (терапевт или гинеколог) не обнаружил каких-либо осложнений, курс лечения будет предельно простым.
Пузырьки обрабатывают зеленкой или раствором перманганата. Проблему постоянного зуда решают при помощи антигистаминных препаратов и примочек — «Ацикловира» либо каламинового лосьона. Столь нехитрые приемы ускорят процесс усыхания и схода неприятных волдырей. Естественно, их нельзя расчесывать или выдавливать — так остаются рубцы.
При лечении стараются почаще менять белье и одежду, следить за чистотой ногтей.
Профилактика
Чтобы не испытать упомянутые симптомы и трудности на себе, обратите внимание на простые, но эффективные профилактические меры:
- Постарайтесь исключить возможность контакта с заболевшими людьми. Это относится и к тем, у кого есть лишай. Да, это похоже на изоляцию, но безопасность ребенка превыше всего, к тому же матери нужен покой.
- То же касается и детей дошкольного возраста, посещающих садик. Если в семье есть ребенок, его можно отправить к бабушке или родственникам. Метод не совсем педагогичный, но действенный.
- Еще до беременности проверьте наличие антител в крови. Многие не помнят, болели ли они в детстве, а подсказать некому, и анализ прояснит ситуацию.
- Если в расшифровке указано, что их не обнаружено, то в то же время (3–4 месяца до зачатия) проконсультируйтесь с врачом, который подберет наиболее подходящий укрепляющий состав. Инъекция компенсирует отсутствие антител.
Теперь вы знаете, в чем опасность ветрянки для мамы и малыша. Надеемся, эти данные пригодятся нашим читателям разве что для ознакомления, и дела с этой инфекцией иметь не придется. Здоровья всей семье!






 Наталья Блинова
Наталья Блинова