Плацентарная недостаточность (фетоплацентарная недостаточность), какова угроза для матери и ребёнка
Беременность для каждой женщины — долгожданное состояние, но бывают случаи, когда она протекает с осложнениями. Одна из часто встречающихся, аномалий — фетоплацентарная недостаточность. Сегодня поговорим о ФПН при беременности: что это такое, насколько это опасно, и как избавиться от угрозы.
Причины возникновения
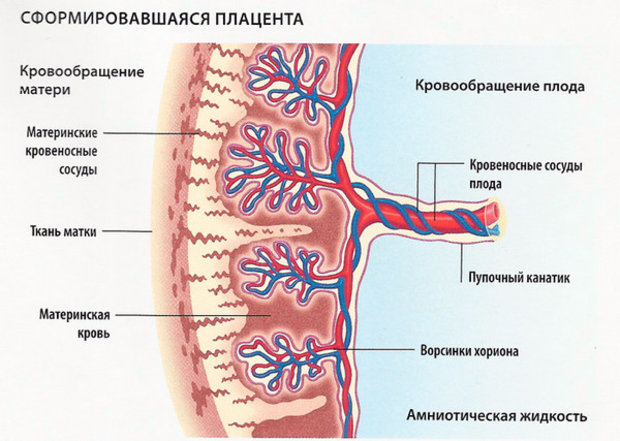
ФПН — это нарушения функций плаценты, таких как защита, дыхание, питание, гормональная поддержка плода, обусловленные чаще всего неудовлетворительным состоянием здоровья матери. Тяжесть осложнения зависит от срока беременности, характера болезненного состояния повлекшего аномалию, длительности отрицательного воздействия на плаценту и уровня развития и плаценты, и плода.
Фетоплацентарную недостаточность вызывает комплекс причин, болезненных состояний:
- болезни сердечно-сосудистой системы;
- анемия;
- сахарный диабет;
- болезнь щитовидной железы;
- недостаточность и другие патологии почек и печени;
- патологии надпочечников;
- эндометриоз, гипоплазия миометрия и прочие аномалии в матке;
- резус конфликт матери и плода;
- гестоз.
Причинами фетоплацентарной недостаточности при беременности могут быть инфекции, бактерии и вирусы.
Течение болезни может быть острым и хроническим. При первом варианте происходит отслойка плаценты, сопровождающаяся кровотечением, тромбозом ее сосудов и гипоксией, гибелью плода, чаще всего диагностируется на ранних сроках.
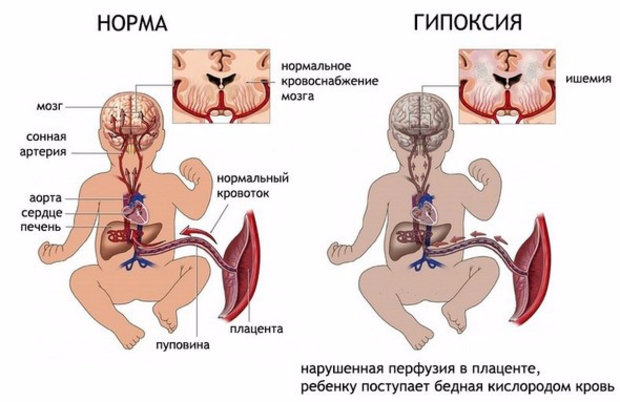
Рассмотрим, что такое ХФПН (хроническая форма фетоплацентарной недостаточности) при беременности. Это состояние более опасно, так как протекает незаметно для матери. Обычно нарушение развивается во втором триместре, вызывая нарастание различных нарушений, в том числе кислородное голодание плода и задержку его развития.
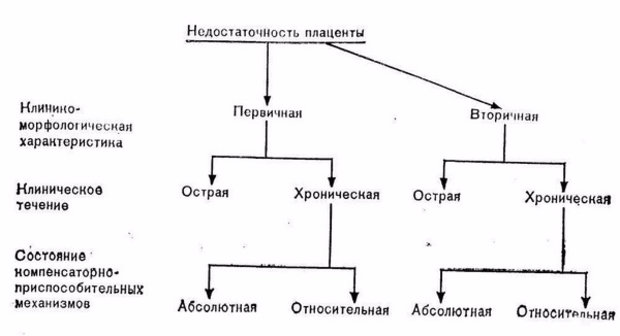
Классификация
Компенсированная форма: характеризуется нарушением обменных процессов плаценты, при этом не нарушено кровообращение и, благодаря защитным функциям материнского организма, плод по мере развития не испытывает негативного влияния.
Субкомпенсированная форма: защитные функции организма матери работают на пределе возможностей, что осложняет нормальное развитие плода, увеличивает риск осложнений развития плода и развития новорождённого.
Степени
Для постановки более точного диагноза и назначения специального лечения осложнения ФПН выделены по степеням тяжести.
1-я степень
Первая степень заболевания имеет 2 уровня:
- 1а степень ФПН при беременности: в связке мать-плацента-плод нарушается кровоток только в артерии пуповины, кровоток плацента-плод не нарушен;
- 2б степень — плодово-плацентарного кровоток нарушен при сохранной функции маточно-плацентарного кровотока.
2-я степень
II степень: одновременное нарушение кровотока между маткой и плацентой, плацентой и плодом, без критических последствий.
3-я степень
III степень: критические нарушения кровотока плацента-плод: отсутствие кровотока или реверсный диастолический кровоток при сохранном или нарушенном маточно-плацентарном кровотоке.
Симптомы
Симптомы ФПН беременная может заметить лишь при декомпенсированной форме заболевания, остальные формы патологии себя не проявляют.
Признаки, при которых нужно бить тревогу:
- частые головные боли;
- отёки;
- слабое и редкое шевеление плода;
- кровянистые выделения (показательно при отслойке плаценты).
В чём опасность
ФПН приводит к следующим осложнениям:
- нарушение сердечной деятельности плода;
- неравномерное кровообращение;
- угнетается дыхательная способность;
- нарушается двигательная способность;
- наблюдается непропорциональный рост плода;
- отставание в наборе массы;
- снижается защитная функция плаценты (риск проникновения бактерий, вирусов, инфицирование плода внутри утробы).
Диагностика
Диагностика ФПН — это комплекс исследований. Изначально для назначения адекватного лечения выясняется причина, спровоцировавшая плацентарную недостаточность при беременности, выясняется состояние здоровья пациентки, учитывается возраст и перенесённые ранее заболевания, возможные хирургические вмешательства до беременности, условия проживания, условия работы (тяжёлый или вредный труд), вредные привычки, особенности цикла, течение предыдущих беременностей и возможные осложнения при них.
Проводится наружный осмотр и с помощью гинекологического зеркала, забор материала для анализов, исследуется положение матки, её параметры и тонус. Врач опрашивает пациентку на предмет жалоб касательно самочувствие, сопоставляет частоту шевелений плода касаемо срока беременности. Далее проводят аппаратные исследования:
- эхографическое и плацентографию;
- УЗИ;
- доплерографию;
- кардиотокографию.
Лечение
Лечение рекомендовано проводить в стационаре (от шести до восьми недель) под наблюдением специалистов. Во время лечения пациентка соблюдает подобранный для неё режим (питание, отдых). Основное направление — устранение причин, вызвавших недостаточность, кроме того, терапия направлена на улучшение следующих функций:
- маточно-плацентарного и фетоплацентарного кровотока;
- интенсификацию газообмена;
- коррекцию реологических и коагуляционных свойств крови;
- устранение гиповолемии и гипопротеинемии;
- нормализацию сосудистого тонуса и сократительной активности матки;
- усиление антиоксидантной защиты (витаминные комплексы);
- оптимизацию метаболических и обменных процессов.
В лечении используют:
- витаминные комплексы;
- препараты, улучшающие функции кровотока («Сигетин», «Премарин», препараты магния);
- для улучшения гемодинамики и расслабления мускулатуры — «Реополиглюкин»;
- «Курантил» для активации кровообращения;
- для улучшения дыхательной функции — окситоцин, «Предион»;
- для защиты клеток и мембран — глюкоза, аскорбиновая кислота, аминокислоты и гормональные препараты.
Профилактика
Основа профилактики — ранняя диагностика: в группе риска находятся женщины первородящие в возрасте 35 лет, младше 30 лет имеющие миоматические узлы. Для таких пациенток с наступлением беременности требуется придерживаться правильного режима: полноценно отдыхать не менее 10 часов, избегать стрессовых ситуаций, тяжёлых физических нагрузок.
- в рационе должны быть сбалансированы белки, жиры и углеводы;
- присутствовать достаточное количество витаминов и минералов;
- суточная норма жидкости — не менее полутора литров;
- особенно тщательно нужно следить за весом.
Кроме этого беременная должна проводить много времени на свежем воздухе и уделять время дневному сну.
При угрозе ФПН проводят медикаментозную профилактику, начиная с 14-ти недель беременности, краткими курсами по три-четыре недели. Кроме этого гинеколог должен наблюдать за всеми этапами развития плода, учитывать жалобы пациентки, проводить регулярные лабораторные и УЗ-исследования.
Уберечь себя и будущего малыша женщина может, заботясь о своём здоровье до предполагаемого материнства. При планировании беременности следует избавиться от вредных привычек, пройти полное медицинское обследование, заняться лечением запущенных болезненных состояний. Важно для будущей мамы в период вынашивания соблюдать режим правильного питания и здорового образа жизни, прислушиваться ко всем происходящим в организме изменениям и обговаривать их с врачом.






 Наталья Блинова
Наталья Блинова